Preporuke za arterijsku hipertenziju. Arterijska hipertenzija Europske preporuke. Strategija liječenja hipertenzije lijekovima
Dragi kolege!
Na potvrdi polaznika seminara, koja će se generirati u slučaju uspješno riješenog testnog zadatka, bit će naznačen kalendarski datum vašeg online sudjelovanja na seminaru.
Seminar "Hipertenzija u 2016. godini: moderni pristupi klasifikacija, dijagnoza i liječenje"
Provodi: Republičko medicinsko sveučilište
Datum:
Arterijska hipertenzija (AH) najvažniji je promjenjivi čimbenik kardiovaskularnog rizika. Općenito je prihvaćeno da je visoki krvni tlak (BP) povezan s povećanim rizikom od smrtonosnih i nefatalni srčani udari miokardnog i cerebralnog udara, kao i s ubrzanjem progresije kronične bubrežne bolesti.
Ovo izvješće ukratko govori moderne ideje o klasifikaciji, dijagnostici i liječenju hipertenzije. Za to su korišteni materijali iz brojnih publikacija objavljenih 2013.-2014. dokumenti, uključujući: 1) Preporuke Europskog društva za hipertenziju i Europskog kardiološkog društva (ESH/ESC) za liječenje hipertenzije, 2013.; 2) Kliničke preporuke o liječenju hipertenzije Američkog društva za hipertenziju i Međunarodnog društva za hipertenziju (ASH/ISH), 2013.); 3) Osme preporuke Zajedničkog nacionalnog odbora Sjedinjenih Država za liječenje visokog krvnog tlaka u odraslih (JNC-8).
Definicija. Pojam AH odnosi se na stanje u kojem postoji trajno povećanje razine krvnog tlaka: sistolički krvni tlak ≥ 140 mm Hg. i/ili dijastolički KT ≥ 90 mmHg. Klasifikacija razina krvnog tlaka i stupnjeva hipertenzije prikazana je u tablici 1.
Tablica 1. Klasifikacija razina krvnog tlaka (mmHg) i stupnjeva hipertenzije
 Dodijeliti primarna hipertenzija
(koristi se i izraz "esencijalna hipertenzija", imamo općeprihvaćenu oznaku "hipertonična bolest"
), kod kojih porast krvnog tlaka nije izravno povezan s bilo kojim oštećenjem organa i sekundarna (ili "simptomatska") hipertenzija
kod kojih je hipertenzija povezana s lezijama razna tijela/ tkiva (tablica 2).
Dodijeliti primarna hipertenzija
(koristi se i izraz "esencijalna hipertenzija", imamo općeprihvaćenu oznaku "hipertonična bolest"
), kod kojih porast krvnog tlaka nije izravno povezan s bilo kojim oštećenjem organa i sekundarna (ili "simptomatska") hipertenzija
kod kojih je hipertenzija povezana s lezijama razna tijela/ tkiva (tablica 2).
Među svim osobama s hipertenzijom udio bolesnika s hipertenzijom je oko 90%; udio svih simptomatskih hipertenzija navedenih u tablici 2 iznosi oko 10%. Među simptomatskim hipertenzijama najčešće su bubrežne (do polovice slučajeva simptomatske hipertenzije).
Tablica 2. Klasifikacija hipertenzije prema etiologiji
|
Primarna hipertenzija (esencijalna hipertenzija, hipertenzija) |
|
|
Sekundarna hipertenzija (simptomatska): |
|
|
Bubrežni: 1. Renoparenhimski 2. Renovaskularni 3. AH u tumorima koji proizvode renin 4. Renoprivalna hipertenzija (nakon nefrektomije) |
Endokrini: Adrenalni (s poremećajima u kortikalnom sloju - Cushingov sindrom, s poremećajima u srži - feokromocitom) Štitnjača (s hiper- ili hipotireozom) Hipertenzija u akromegaliji, hiperparatireoidizam, karcinoid Hipertenzija na pozadini uzimanja egzogenih hormonski lijekovi(estrogeni, gluko- i mineralokortikoidi, simpatomimetici) |
|
AH kod koarktacije aorte |
hipertenzija zbog trudnoće |
|
hipertenzija povezana s neurološki razlozi (za upalne i neoplastične lezije središnjeg živčanog sustava) |
hipertenzija zbog povećanog minutnog volumena srca (npr. izolirana sistolička hipertenzija s povećanom ukočenošću stijenke aorte u starijih osoba, hipertenzija s insuficijencijom aortnog zaliska, hipertenzija s arteriovenskom fistulom) |
 Klasifikacija hipertenzije prema stupnju kardiovaskularnog rizika
Klasifikacija hipertenzije prema stupnju kardiovaskularnog rizika
Sada je standard isticanje (i indiciranje pri formuliranju dijagnoze) stupnjeva dodatnog kardiovaskularnog rizika kod hipertenzije (tablica 3); za to je uobičajeno uzeti u obzir prisutnost u bolesnika, uz hipertenziju, čimbenika kardiovaskularnog rizika, oštećenja ciljnih organa i popratnih bolesti (Tablica 4).
Tablica 3. Razine dodatnog kardiovaskularnog rizika kod hipertenzije
|
AG + (FR, POM, SZ) |
Normalno -120-129 / 80-84 mmHg |
Visoka normala - 130-139 / 85-89 |
AH 1 stupanj - 140-159 / 90-99 |
AG 2 stupnja - 160-179 / 100-109 |
AH 3 stupnja - ≥180 / ≥110 |
|
Prosječni rizik u populaciji |
Prosječni rizik u populaciji |
Nizak dodatni rizik |
dodatni rizik |
||
|
Nizak dodatni rizik |
Nizak dodatni rizik |
Umjeren dodatni rizik |
Umjeren dodatni rizik |
||
|
≥3 FR ili SD, POM |
Umjeren dodatni rizik |
Visok dodatni rizik |
Visok dodatni rizik |
Visok dodatni rizik |
Vrlo visok dodatni rizik |
|
Vrlo visok dodatni rizik |
Vrlo visok dodatni rizik |
Vrlo visok dodatni rizik |
Vrlo visok dodatni rizik |
Vrlo visok dodatni rizik |
Bilješke: FR - čimbenici rizika, POM - oštećenje ciljnih organa, SD - popratne bolesti, DM - dijabetes(vidi tablicu 4). Prema Framinghamovim kriterijima pojmovi "niska", "umjerena", "visoka" i "vrlo visoka" označavaju 10-godišnju vjerojatnost razvoja kardiovaskularnih komplikacija (fatalnih i nefatalnih)<15%, 15-20%, 20-30% и >30%, redom.
Tablica 4. Kardiovaskularni čimbenici rizika, oštećenje ciljnih organa i komorbiditeti u hipertenziji
|
Kardiovaskularni čimbenici rizika: Dob (M ≥ 55, Ž ≥ 65 godina) pušenje Dislipidemija (ukupni kolesterol > 4,9 mmol/l ili LDL kolesterol > 3,0 mmol/l ili HDL kolesterol<1,0 (М) и <1,2 ммоль/л (Ж) или ТГ >1,7 mmol/l) Glukoza u plazmi natašte ≥ od 2 mjerenja 5,6-6,9 mmol/l Poremećena tolerancija glukoze Pretilost (indeks tjelesne mase ≥ 30 kg/m 2) Abdominalna pretilost (opseg struka ≥102 cm (M) i ≥88 cm (Š) Kardiovaskularne bolesti u srodnika mlađih od 55 (M) / 65 (Ž) |
|
Oštećenje ciljnog organa: Visok krvni tlak kod starijih osoba (≥ 60 mmHg) Hipertrofija LV - prema EKG-u * (Sokolov-Lyon indeks > 3,5 mV ili Cornell produkt > 2440 mm x ms) ili prema podacima ehokardiograma ** (indeks miokardijalne mase LV ≥ 115 g / m 2 (M) / ≥ 95 g/ m 2 (W)) Zadebljanje stijenke karotide (debljina intime-medije > 0,9 mm) ili plak Brzina širenja pulsnog vala *** (na pospanom - femoralne arterije) >10 m/s Gležanj-brahijalni indeks****< 0,9 · Brzina glomerularne filtracije (GFR) 30-60 ml / min / 1,73 m 2 Mikroalbuminurija 30-300 mg/dan ili mg/ml |
|
Popratne bolesti: Protekli moždani udari, prolazni ishemijski napadi · Ishemija srca Kronično zatajenje srca sa smanjenom sistoličkom funkcijom lijeve klijetke, kao i njenom očuvanom ejekcijskom frakcijom kronična bolest bubrega (GFR)<30 мл/мин/1,73м 2 ; протеинурия >300 mg/dan) Simptomatska periferna arterijska bolest Teška retinopatija (krvarenja, eksudati, edemi) |
|
Dijabetes: · Dijagnostika: glikozilirani hemoglobin ≥ 7,0% ili glukoza u plazmi natašte (≥ 8 sati bez hrane) 2 puta ≥7,0 mmol/l ili glukoza 2 sata nakon opterećenja glukozom (75 g glukoze) ≥11,1 mmol/l |
Bilješke: CS - kolesterol; LDL - lipoproteini niske gustoće; HDL - lipoproteini visoke gustoće; TG, trigliceridi; EKG - elektrokardiogram; LV, lijeva klijetka; GFR - brzina glomerularne filtracije.
* – EKG – dijagnoza hipertrofije LV . Indeks Sokolov-Lyon: SV1 + (RV5 ili RV6); proizvod Cornell u muškaraca: (RavL + SV3) x QRS (ms), u žena: (RavL + SV3 +8) x QRS (ms).
** –Ehokardiografska dijagnostika hipertrofije LV. Za to se trenutno široko koristi formula Američkog društva za ehokardiografiju – ASE, u kojoj masa miokarda LV (LVML) = 0,8 x (1.04 x (LV EDR + TZSLV + TMZhP) 3 – (LV EDR) 3)) + 0,6 , gdje je LV EDD krajnja dijastolička veličina LV; TZSLZh - debljina stražnjeg zida LV u dijastoli; VTSD je debljina interventrikularnog septuma u dijastoli. Za izračun LVML indeksa, vrijednost LVML dobivena pomoću ove formule podijeljeno s površinom tijela pacijenta (u tablici su prikazane normalne vrijednosti LVMM indeksa s ovom opcijom izračuna). Neki stručnjaci smatraju da je prihvatljivije indeksirati LVML ne prema površini tijela, već prema visini pacijenta u stupnju 2,7 (visina 2,7) ili visini u stupnju 1,7 (visina 1,7) - kako bi se poboljšala identifikacija hipertrofije LV kod osoba s prekomjernom tjelesnom težinom ili pretilo.
*** – Brzina pulsnog vala procjenjuje se mehaničkom ili dopplerskom registracijom pulsnog vala na karotidnoj i femoralnoj arteriji.
**** –Gležanj-brahijalni indeks - omjer sistoličkog krvnog tlaka u gležnju (manžeta - na distalnoj nozi) i sistoličkog krvnog tlaka u ramenu.
Slika 1 prikazuje verziju SCORE ljestvice koju preporučuju europski stručnjaci za procjenu razine kardiovaskularnog rizika za zemlje s početno visokom populacijskom razinom takvog rizika (uključujući Kazahstan). Za ispravnu upotrebu ljestvice potrebno je pronaći ćeliju koja odgovara onim pokazateljima spola, dobi, sistoličkog krvnog tlaka i ukupnog kolesterola koje ima određeni pacijent. Broj u okviru predstavlja procijenjeni 10-godišnji rizik od smrti od kardiovaskularni uzroci(izraženo u postocima). Prema SCORE ljestvici razlikuju se sljedeće kategorije 10-godišnjeg rizika smrti od kardiovaskularnih uzroka: vrlo visok (≥ 10%), visok (5-9%), umjeren (1-4%) i nizak (0% ).

Slika 1. Sustavna procjena koronarnog rizika (SCORE) koja procjenjuje 10-godišnji rizik smrti od kardiovaskularne bolesti ovisno o spolu, dobi, pušenju, krvnom tlaku i razini ukupnog kolesterola (opcija koju preporučuju stručnjaci ESC-a za zemlje s visokom razinom kardiovaskularnog rizika u populaciji, uključujući Kazahstan) - pogodno za osobe u općoj populaciji, bez srčanih bolesti i dijabetes melitus, u dobi ≥ 40 godina *
Bilješke: CS - ukupni kolesterol; * - postoje složenije verzije ljestvice koje uzimaju u obzir razine LDL-C i HDL-C; sve mogućnosti vage i elektronički kalkulatori dostupni su online - pogledajte www.escardio.org
Epidemiologija
AH je jedna od najčešćih kroničnih bolesti. AH je najčešći kronična bolest u praksi liječnika primarne zdravstvene zaštite medicinska pomoć(liječnik opće medicine – obiteljski liječnik). Hipertenzija se javlja u oko jedne trećine stanovništva u većini razvijenih zemalja i zemalja u razvoju. Kada se analizira struktura AH prema razinama AT, otprilike 1/2 ima AH od 1 stupnja, 1/3 - 2 stupnja i 1/6 - 3 stupnja. Prevalencija hipertenzije raste s dobi; najmanje 60% ljudi u dobi >60-65 godina ima povišen krvni tlak ili prima antihipertenzivnu terapiju. Među osobama u dobi od 55-65 godina, vjerojatnost razvoja hipertenzije, prema Framingham studiji, je više od 90%.
Svjetska zdravstvena organizacija hipertenziju smatra najvažniji potencijalno spriječivi uzrok smrti u svijetu .
Hipertenzija je povezana s povećanjem kardiovaskularne smrtnosti i povećanim rizikom od kardiovaskularnih komplikacija u svim dobnim skupinama; kod starijih osoba, stupanj ovog rizika izravno je povezan s razinom sistoličkog krvnog tlaka (SBP) i Povratne informacije s razinom dijastoličkog krvnog tlaka (DBP).
Također postoji nezavisan odnos između prisutnosti hipertenzije, s jedne strane, i rizika od razvoja zatajenja srca, lezija perifernih arterija i smanjene funkcije bubrega, s druge strane.
Prema epidemiološkim podacima, u zapadnim zemljama otprilike 50% hipertenzivnih pacijenata nije svjesno svog visokog krvnog tlaka (tj. nije im dijagnosticirana hipertenzija); među osobama s hipertenzijom, samo oko 10% ima kontrolu krvnog tlaka unutar ciljnih vrijednosti.
Izolirana sistolička hipertenzija (ISAH) u starijih osoba
Zasebno se smatra niz svjetskih stručnjaka patološko stanje svojstveno starijim osobama, povezano sa smanjenjem popustljivosti arterijskog zida; s ISAH, SBP je povišen, a DBP snižen (Stol 1). Povećanje SBP je važan patofiziološki čimbenik koji doprinosi razvoju hipertrofije lijeve klijetke; smanjenje DBP-a može dovesti do pogoršanja koronarnog krvotoka. Prevalencija ISAH-a raste s dobi; kod starijih je to najčešći oblik hipertenzije (do 80-90% svih slučajeva hipertenzije).
Kod starijih osoba prisutnost ISAH povezana je sa značajnijim povećanjem stupnja kardiovaskularnog rizika nego prisutnost sistoličko-dijastoličke hipertenzije (s usporedivim vrijednostima SBP-a).
Za procjenu stupnja dodatnog kardiovaskularnog rizika u ISAH treba koristiti iste razine SBP-a, iste oznake čimbenika rizika, oštećenja ciljnih organa i popratnih bolesti kao i u sistoličko-dijastoličkom AH (tablice 1, 3, 4). Pritom treba imati na umu da osobito niske razine DBP (60-70 mmHg i niže) povezane su s dodatnim povećanim rizikom .
"AG bijeli kaput” (“AG u liječničkoj ordinaciji”, “ordinacija AG”)
Dijagnosticira se kada je krvni tlak izmjeren u liječničkoj ordinaciji ≥140/90 mmHg. u najmanje 3 slučaja, s normalnim vrijednostima krvnog tlaka kod kuće i prema podacima ambulantnog mjerenja krvnog tlaka (AMAD - vidi "Dijagnoza hipertenzije"). Hipertenzija bijele kute je češća kod starijih osoba i žena. Smatra se da je KV rizik kod ovih pacijenata niži nego kod pacijenata s dugotrajnom hipertenzijom (tj. onih s razinama krvnog tlaka koji su viši od normalnih kada se mjeri kod kuće i na AMAD-u), ali vjerojatno viši nego kod normotenzivnih pojedinaca. U takvih se osoba preporuča promjena načina života, au slučaju visokog kardiovaskularnog rizika i/ili oštećenja ciljnih organa medikamentozna terapija (vidjeti dio "Liječenje hipertenzije").
Dijagnoza hipertenzije
Razine krvnog tlaka karakterizira spontana varijabilnost tijekom dana, kao i dulje vrijeme (tjedni-mjeseci).
Dijagnoza hipertenzije obično bi se trebala temeljiti na podacima iz ponavljanih mjerenja krvnog tlaka. izvodi pod raznim okolnostima; Standardna izjava o hipertenziji daje se prema podacima najmanje 2-3 posjeta liječniku (prilikom svakog od posjeta tlak treba biti povišen za najmanje 2 mjerenja) .
Ako je pri prvom posjetu liječniku krvni tlak samo umjereno povišen , tada ponovnu procjenu krvnog tlaka treba učiniti nakon relativno duljeg razdoblja - nakon nekoliko mjeseci (ako razina krvnog tlaka odgovara hipertenziji 1. stupnja - tablica 1. i nema lezija ciljnih organa).
Kada, ako je kod prve posjete razina krvnog tlaka značajnije povišena (odgovara 2 stupnja AH - Tablica 1.) ili ako postoji mogućnost oštećenja ciljnog organa povezanog s hipertenzijom, ili ako je razina dodatnog kardiovaskularnog rizika visoka, tada se ponovna procjena krvnog tlaka treba učiniti nakon relativno kraćeg vremenskog intervala (tjedni-dani); ako razina krvnog tlaka pri prvom posjetu odgovara 3 stupnju hipertenzije Ako postoje jasni simptomi hipertenzije, razina dodatnog kardiovaskularnog rizika je visoka, tada se dijagnoza hipertenzije može temeljiti na podacima dobivenim pri jednom posjetu liječniku.
mjerenje krvnog tlaka
Mjerenje krvnog tlaka preporučuje se kao standard živin tlakomjer ili aneroidni manometar (potonji su dobili značajan zamah zbog trenda uklanjanja žive iz raširene uporabe). Bez obzira na vrstu, uređaji za krvni tlak trebaju biti uslužan njihovu izvedbu treba povremeno provjeravati (u usporedbi s podacima iz drugih uređaja, obično živinih sfigmomanometara).
Također je moguće koristiti poluautomatski uređaji za mjerenje krvnog tlaka ; točnost njihova rada treba utvrditi prema standardnim protokolima; očitanja mjerenja krvnog tlaka treba povremeno provjeravati u odnosu na podatke živinih tlakomjera.
|
Prilikom mjerenja krvnog tlaka treba se pridržavati sljedećih pravila: · Pustite pacijenta da sjedi 3-5 minuta u mirnom okruženju prije mjerenja krvnog tlaka. Bolesnikove noge ne bi trebale imati težinu. U sjedećem položaju potrebno je obaviti najmanje dva mjerenja krvnog tlaka s pauzom između njih od 1-2 minute. Ako su dobivene vrijednosti vrlo različite (> 10 mmHg), izmjerite krvni tlak treći put. Treba uzeti u obzir prosječnu vrijednost iz provedenih mjerenja. · Kod osoba s aritmijama (npr. fibrilacija atrija), krvni tlak treba izmjeriti nekoliko puta kako bi se poboljšala točnost procjene krvnog tlaka. · Obično se treba koristiti manšeta za napuhavanje standardne veličine (12-13 cm širine x 35 cm duljine). Međutim, pri mjerenju krvnog tlaka kod osoba s većim (>32 cm) ili manjim opsegom ruke od uobičajenog, treba koristiti manšete veće odnosno manje duljine. · Bez obzira na položaj tijela bolesnika, tlakomjer treba biti smješten u razini srca. Kada se koristi auskultatorna metoda mjerenja, I (prva pojava jasnog zvuka lupkanja) i V (nestanak zvuka lupkanja) koriste se Korotkoffovi zvukovi za procjenu sistoličkog, odnosno dijastoličkog krvnog tlaka. Prilikom prve posjete bolesniku treba izmjeriti krvni tlak na obje ruke. Treba uzeti u obzir veću od dobivenih vrijednosti. · *Ako je razlika u razinama krvnog tlaka na obje ruke > 20 mm Hg, potrebno je ponovno izmjeriti krvni tlak na obje ruke. Uz održavanje razlike u vrijednostima krvnog tlaka> 20 mm Hg. tijekom ponovnog mjerenja, naknadna mjerenja krvnog tlaka treba obaviti na ruci gdje su razine krvnog tlaka bile više. U starijih osoba, bolesnika sa šećernom bolešću, kao i u drugim situacijama u kojima se može pretpostaviti ortostatska hipotenzija, krvni tlak treba mjeriti 1 i 3 minute nakon ustajanja (oprez!). Prisutnost ortostatske hipotenzije (definirane kao smanjenje sistoličkog krvnog tlaka za ≥ 20 mm Hg ili dijastoličkog krvnog tlaka za ≥ 10 mm Hg 3 minute nakon ustajanja) pokazalo se neovisnim čimbenikom kardiovaskularnog rizika. · Nakon drugog mjerenja krvnog tlaka potrebno je izmjeriti puls (uz pomoć palpacije, unutar 30 sekundi). |
Ambulantno praćenje krvnog tlaka ( AMAD) u usporedbi s konvencionalnom kontrolom krvnog tlaka. AMAD vam omogućuje izbjegavanje mogućih netočnosti mjerenja povezanih s kršenjem njegove metodologije, kvarom uređaja i tjeskobom pacijenata. Ova metoda također pruža mogućnost dobivanja podataka iz višestrukih mjerenja krvnog tlaka tijekom razdoblja od 24 sata bez utjecaja na emocionalni status pacijenta. Smatra se ponovljivijim od epizodnog mjerenja. Na AMAD podatke manje utječe "učinak bijele kute".
Razine krvnog tlaka zabilježene tijekom AMAD-a obično su niže od onih otkrivenih kada se izmjeri u liječničkoj ordinaciji (Tablice 6, 7).
Tablica 6. Određivanje hipertenzije prema mjerenju krvnog tlaka u ordinaciji i izvan ordinacije
Indikacije za AMAD uključuju: 1) dvosmislenost u dijagnozi hipertenzije, pretpostavka o prisutnosti "efekta bijele kute"; 2) potreba za procjenom odgovora krvnog tlaka na liječenje, osobito ako uredska mjerenja stalno premašuju ciljane razine krvnog tlaka; 3) značajna varijabilnost podataka dobivenih mjerenjem krvnog tlaka u liječničkoj ordinaciji; 4) pretpostavka o postojanju rezistencije AH na liječenje; 5) pretpostavka o prisutnosti epizoda hipotenzije.
Tablica 7. AMAD načela
|
AMAD je jedna od najvažnijih istraživačkih metoda kod osoba za koje se sumnja da imaju hipertenziju (za njezinu dijagnozu), kao i kod onih kojima je dijagnosticirana hipertenzija (za procjenu karakteristika hipertenzije i taktike liječenja). · AMAD izbjegava moguće netočnosti mjerenja povezane s kršenjem njegove metodologije, kvarom uređaja, tjeskobom pacijenata; smatra se ponovljivijim od epizodnog mjerenja; manje pogođeni "efektom bijele kute". · AMAD se izvodi pomoću prijenosnih uređaja. Manšeta se obično postavlja na nadlakticu nedominantne ruke. Trajanje AMAD-a je 24-25 sati (pokriva razdoblja budnosti i spavanja) · Početna razina krvnog tlaka izmjerena uređajem AMAD ne bi se trebala razlikovati od onoga što je prethodno izmjereno konvencionalnim manometrom za više od 5 mm Hg. U suprotnom, AMAD manžeta se mora skinuti i ponovno staviti. Pacijenta se upućuje da se pridržava svog uobičajenog načina aktivnosti, ali da se suzdrži od pretjeranog napora. Tijekom perioda ubrizgavanja zraka u manšetu preporuča se suzdržati se od kretanja i razgovora, držati rame što je moguće nepomičnije iu razini srca. · Tijekom AMAD-a, pacijent treba voditi dnevnik koji odražava vrijeme uzimanja lijekova, jela, buđenja i uspavljivanja, kao i bilježenje svih simptoma koji mogu biti povezani s promjenama krvnog tlaka. · S AMAD-om se mjerenje krvnog tlaka obično obavlja svakih 15 minuta tijekom dana i svakih 30 minuta noću (druge mogućnosti su moguće, na primjer, svakih 20 minuta, neovisno o dobu dana). Treba izbjegavati značajne prekide u mjerenjima. U računalnoj analizi najmanje 70% svih mjerenja mora biti odgovarajuće kvalitete. · Pri interpretaciji rezultata AMAD-a prije svega treba uzeti u obzir podatke o prosječnom dnevnom, prosječnom dnevnom i prosječnom noćnom krvnom tlaku. Manje su važni podaci mjerenja krvnog tlaka u kraćim vremenskim razdobljima, kao i složeniji pokazatelji (omjeri, indeksi). · Važna je procjena omjera prosječnog noćnog / prosječnog dnevnog krvnog tlaka. Normalno, krvni tlak pada noću; osobe koje imaju takvo smanjenje („padanje”) nazivaju se „padanjem” (s razinama ovog omjera u rasponu od 0,8-0,9). Oni koji ne pokazuju fiziološki pad krvnog tlaka noću (pri omjeru > 1,0 ili, u manjoj mjeri, 0,9-1,0) pokazuju veću incidenciju kardiovaskularnih događaja u usporedbi s onima koji imaju odgovarajući noćni pad krvnog tlaka. Neki autori također izdvajaju kategoriju osoba s prekomjernim noćnim sniženjem AT (omjer ≤ 0,8), međutim, prognostički značaj ove pojave treba razjasniti. |
Kućno praćenje krvnog tlaka (HMADD): Prednosti i trenutni prikazi (Tablica 8) . Ova metoda je sve češća, posebice s porastom upotrebe poluautomatskih uređaja za mjerenje krvnog tlaka.
Tablica 8. Načela IADD
|
· Podaci dobiveni MADD-om od velike su važnosti za dijagnozu hipertenzije (tablica 6), procjenu njezinih obilježja i prognozu. Stoga rezultati MADD bolje koreliraju s oštećenjem ciljnih organa, kao i s kardiovaskularnom prognozom, nego razine krvnog tlaka dobivene mjerenjima u liječničkoj ordinaciji. Prikazani su podaci da, ako se MADD pravilno izvede, njegovi rezultati imaju istu visoku prognostičku važnost kao podaci AMAD-a. · Krvni tlak treba mjeriti svakodnevno najmanje 3-4 uzastopna dana (najbolje 7 uzastopnih dana) – ujutro i navečer. Krvni tlak se mjeri u mirnoj prostoriji, nakon 5 minuta odmora, u sjedećem položaju (leđa i rame na kojima se mjeri krvni tlak moraju biti oslonjeni). Izvode se 2 mjerenja krvnog tlaka s pauzom između njih od 1-2 minute. · Rezultate treba zabilježiti na standardni obrazac odmah nakon mjerenja. · MADD rezultat je prosjek svih mjerenja osim očitanja 1. dana. · Na liječniku je da interpretira rezultate IADD-a. · Većina bolesnika s hipertenzijom (u odsutnosti kognitivnih oštećenja i fizičkih ograničenja) trebala bi biti obučena u tehnici samokontrole krvnog tlaka. Samokontrola krvnog tlaka možda neće biti indicirana kod osoba s pretjeranom anksioznošću i fobijama (gdje je AMAD poželjniji), s vrlo velikim opsegom ramena, sa značajnom nepravilnošću pulsa (na primjer, kod fibrilacije atrija), s vrlo izraženim povećanje krutosti stijenke krvnog suda (svi dostupni za prijenosne poluautomatske uređaje koriste oscilometrijsku metodu, što može uzrokovati izobličenje rezultata kod takvih pacijenata). |
Pregled bolesnika s hipertenzijom
Pregled bolesnika s hipertenzijom (uključujući anamnezu - tablica 9, dio 1 i 2; objektivni pregled - tablica 10; kao i laboratorijski i instrumentalno istraživanje– tablica 11) treba usmjeriti na traženje:
- čimbenici koji izazivaju hipertenziju;
- oštećenje ciljnih organa;
- podaci o prisutnosti simptomatske hipertenzije;
- kliničke manifestacije kardiovaskularnih komplikacija (kronično zatajenje srca, cerebrovaskularne i periferne vaskularne komplikacije, itd.);
- popratne bolesti / stanja (dijabetes melitus, fibrilacija atrija, kognitivno oštećenje, česti padovi, nestabilnost pri hodu itd.) koji mogu utjecati na izbor taktike liječenja.
Tablica 9. Značajke uzimanja anamneze u bolesnika s hipertenzijom (1. dio)
|
Određivanje vremenskog razdoblja tijekom kojeg pacijent zna |
|
traži moguci uzroci simptomatska hipertenzija: 1. KBB u obiteljskoj anamnezi (npr. policistična bolest bubrega) 2. Podaci iz anamneze o prisutnosti kronične bubrežne bolesti (uključujući epizode disurije, grube hematurije), o zlouporabi analgetika, nesteroidnih protuupalnih lijekova 3. Prijem lijekovi koji mogu povisiti krvni tlak (oralni kontraceptivi, vazokonstriktorske kapi za nos, gluko- i mineralokortikoidi, nesteroidni protuupalni lijekovi, eritropoetin, ciklosporin) 4. Uzimanje amfetamina, kofeina, sladića (sladića) 5. Epizode znojenja, glavobolja, anksioznost, lupanje srca (feokromocitom) 6. Epizode slabost mišića i napadaji (hiperaldosteronizam) 7. Simptomi koji upućuju na poremećaj rada štitnjače |
|
Procjena čimbenika kardiovaskularnog rizika: 1. Osobna ili obiteljska povijest hipertenzije, kardiovaskularnih bolesti, dislipidemije, dijabetes melitusa (poliurija, razina glukoze, antihiperglikemijski lijekovi) 2. Pušenje 3. Prehrambene navike (sol, tekućina) 4. Tjelesna težina, njezina nedavna dinamika. Pretilost 5. Volumen tjelesne aktivnosti 6. Hrkanje, poremećaji disanja tijekom spavanja (uključujući i prema partneru) 7. Mala porođajna težina 8. Za žene - prethodna preeklampsija tijekom trudnoće |
Bilješka: NSAID - nesteroidni protuupalni lijekovi
Tablica 9. Značajke uzimanja anamneze u bolesnika s hipertenzijom (2. dio)
|
Podaci o oštećenju ciljnog organa i kardiovaskularne bolesti: 1. Mozak i oči: glavobolja, vrtoglavica, poremećaji vida, poremećaji kretanja, senzorni poremećaji, prolazni ishemijski napadi/moždani udari, postupci revaskularizacije karotida. 2. Srce: bol u prsa, otežano disanje, edem, sinkopa, palpitacije, poremećaji ritma (osobito fibrilacija atrija), prethodni infarkt miokarda, postupci koronarne revaskularizacije. 3. Bubrezi: žeđ, poliurija, nokturija, velika hematurija. 4. Periferne arterije: hladni ekstremiteti, intermitentna klaudikacija, hodanje bez boli, postupci periferne revaskularizacije. 5. Hrkanje / kronična bolest pluća / apneja za vrijeme spavanja. 6. Kognitivna disfunkcija. |
|
Podaci o liječenju hipertenzije: 1. Antihipertenzivi trenutno. 2. Antihipertenzivi u prošlosti. 3. Podaci o pridržavanju i nepridržavanju liječenja. 4. Djelotvornost i nuspojave lijekova. |
Tablica 10 Značajke objektivno istraživanje bolesnika s hipertenzijom
(tražiti simptomatsku hipertenziju, oštećenje ciljnog organa, pretilost)
|
Potražite simptomatsku hipertenziju: 1. Identifikacija tijekom pregleda značajki tipičnih za Cushingov sindrom. 2. Kožni znakovi neurofibromatoze (feokromocitom). 3. Palpacija povećanih bubrega (policističnih). 4. Tijekom auskultacije abdomena - šumovi preko projekcija bubrežnih arterija (renovaskularna hipertenzija). 5. Tijekom auskultacije srca i projekcija velikih žila - šumovi karakteristični za koarktaciju aorte, druge lezije aorte (disekcija, aneurizme), lezije arterija gornjih ekstremiteta. 6. Slabljenje pulsa i smanjenje pritiska na femoralnim arterijama u odnosu na onaj na brahijalne arterije(koarktacija aorte, druge lezije aorte (disekcija, aneurizme), lezije arterija donjih ekstremiteta). 7. Značajna razlika u razinama krvnog tlaka izmjerenog na desnoj i lijevoj brahijalnoj arteriji - > 20 mm Hg. sistolički krvni tlak i/ili > 10 mm Hg. dijastolički krvni tlak (koarktacija aorte, stenoza subklavijske arterije). |
|
Traženje lezija ciljnih organa: 1. Mozak: poremećaji kretanja, senzorni poremećaji. 2. Mrežnica: poremećaji oka. 3. Srce: otkucaji srca, otkucaji vrha, granice relativne srčane tuposti, 3. i 4. srčani ton, šumovi, poremećaji ritma, hropci u plućima, periferni edemi. 4. Periferne arterije: odsutnost, smanjenje ili asimetrija pulsa, hladni ekstremiteti, ishemijske promjene kože. 5. Karotidne arterije: sistolički šumovi. |
|
Procjena pretilosti: 1. Visina i težina. 2. Izračun indeksa tjelesne mase: težina / visina 2 (kg / m 2). 3. Opseg struka mjeri se u stojećem položaju na sredini između donjeg ruba rebrenog luka i kriste ilijake. |
Tablica 11. Laboratorijske i instrumentalne studije u hipertenziji
|
Rutinsko istraživanje: |
|
|
1. Opća analiza krv 2. Glukoza u plazmi natašte 3. Ukupni kolesterol, serumski lipoproteini niske i visoke gustoće 4. Trigliceridi u serumu |
5. Natrij i kalij u serumu 6. Mokraćne kiseline serum 7. Kreatinin u serumu, izračun brzine glomerularne filtracije 8. Analiza urina, test mikroalbuminurije 9. EKG u 12 odvoda |
|
Dodatne studije (uzimajući u obzir podatke anamneze, objektivni pregled i rezultate rutinskih studija): |
|
|
1. Glikozilirani hemoglobin (ako je glukoza u plazmi > 5,6 mmol/l i kod osoba s dijabetesom) 2. Natrij i kalij u urinu 3. AMAD i MADD 4. Ehokardiografija 5. Holter EKG praćenje 6. Testovi opterećenja za otkrivanje koronarne ishemije |
7. Ultrazvučni postupak karotidne arterije 8. Ultrazvučni pregled perifernih arterija, trbušnih organa 9. Procjena brzine širenja pulsnog vala 10. Određivanje skočno-brahijalnog indeksa 11. Pregled fundusa |
|
Istraživanje provedeno pod uvjetima specijalizirana pomoć: |
|
|
1. Daljnje traženje moždanih, srčanih, bubrežnih i vaskularne lezije(s rezistentnom i kompliciranom hipertenzijom) 2. Potraga za uzrocima simptomatske hipertenzije, koji se pretpostavljaju uzimajući u obzir podatke anamneze, objektivnog pregleda i prethodnih pretraga. |
|
Liječenje hipertenzije
Povoljni učinci kontrole AT unutar ciljnih razina u osoba s hipertenzijom (prema RCT-ovima i meta-analizama).
Pokazano je smanjenje kardiovaskularne smrtnosti i učestalosti kardiovaskularnih komplikacija, a manje izražen učinak na ukupnu smrtnost. Također postoji jasno smanjenje rizika od razvoja kroničnog zatajenja srca.
Smanjenje rizika od moždanog udara tijekom antihipertenzivne terapije je izraženije od smanjenja rizika od koronarnih komplikacija. Dakle, smanjenje dijastoličkog krvnog tlaka za samo 5-6 mm Hg. dovodi do smanjenja rizika od moždanog udara unutar 5 godina za približno 40%, a koronarne bolesti srca za približno 15%.
Što je izraženiji stupanj sniženja AT (unutar ciljnih razina), to je veći povoljan učinak na prognozu.
Navedeni povoljni učinci pokazuju se i kod starijih osoba, uklj. kod onih s izoliranom sistoličkom hipertenzijom. Povoljni učinci primijećeni su kod pacijenata različitih etničkih skupina (u bijelaca, crnaca, azijske populacije itd.).
Ciljevi liječenja hipertenzije. Glavni cilj liječenja hipertenzije je smanjenje kardiovaskularnog rizika, smanjenje rizika od razvoja CHF i kronične zatajenja bubrega . Korisni učinci liječenja moraju se odvagnuti u odnosu na rizike povezane s moguće komplikacije liječenje. U taktici liječenja važno je predvidjeti mjere usmjerene na korekciju potencijalno ispravljivih kardiovaskularnih čimbenika rizika identificiranih kod bolesnika, uključujući pušenje, dislipidemiju, abdominalnu pretilost i dijabetes melitus.
Ciljane razine krvnog tlaka koje preporučuju europski i američki stručnjaci tijekom antihipertenzivne terapije prikazane su u tablici. 12. Za kategoriju starijih bolesnika s hipertenzijom, važno je imati na umu da njihove razine krvnog tlaka obično značajno variraju; da je veća vjerojatnost da će razviti epizode hipotenzije (uključujući ortostatsku, posturalnu hipotenziju). Odabir ciljane razine krvnog tlaka za pojedinog bolesnika treba biti individualan.
Tablica 12 Ciljane razine krvnog tlaka za hipertenzivne pacijente
|
ciljani BP, |
|
|
Nekomplicirana hipertenzija |
|
|
AH u kombinaciji s koronarnom bolešću (uključujući i bolesnike nakon infarkta) |
|
|
hipertenzija nakon moždanog udara |
|
|
Hipertenzija u kombinaciji s lezijama perifernih arterija |
|
|
AH u kombinaciji s CKD (s proteinurijom< 0,15 г/л) |
|
|
Hipertenzija u kombinaciji s CKD (s proteinurijom ≥ 0,15 g/l) |
|
|
Hipertenzija u kombinaciji s dijabetes melitusom tipa 1 i 2 |
|
|
hipertenzija u trudnica |
|
|
AH u bolesnika u dobi od 65 godina i starijih |
Sistolički 140 - 150 |
|
hipertenzija u slabih starijih osoba |
Po odluci liječnika |
Bilješka. * - na niskim razinama "baze dokaza".
Nefarmakološko liječenje
Sljedeće promjene načina života pomažu u snižavanju krvnog tlaka i smanjenju kardiovaskularnog rizika:
- Gubitak težine za pretile pacijente (ako je indeks tjelesne mase veći od 30 kg / m 2). Pokazalo se da u takvih pacijenata trajno smanjenje tjelesne težine za 1 kg prati smanjenje sistoličkog krvnog tlaka za 1,5-3 mm Hg, dijastoličkog krvnog tlaka - za 1-2 mm Hg.
- Redovno psihička vježba u eteru (za hemodinamski stabilnog bolesnika - najmanje 150 (ili bolje - najmanje 300) minuta tjedno; za mnoge pacijente dovoljno je brzo hodanje 30-45 minuta dnevno ili barem 5 puta tjedno). Izometrijska opterećenja (na primjer, dizanje utega) doprinose povećanju krvnog tlaka, poželjno ih je isključiti.
- Smanjenje unosa soli . Dokazano je da je smanjenje unosa soli na 5,0 g / dan (koliko soli sadrži 1/2 čajne žličice) povezano sa smanjenjem sistoličkog krvnog tlaka za 4-6 mm Hg, dijastoličkog krvnog tlaka - za 2- 3 mm Hg. Sniženje krvnog tlaka zbog smanjenog unosa soli izraženije je u starijih osoba. Kao prilično učinkovita mjera (koja pomaže smanjiti unos soli za oko 30%) može poslužiti preporuka da se soljenka makne sa stola.
- Smanjenje konzumacije alkohola.
- Smanjenje unosa zasićenih masti (masti životinjskog podrijetla).
- Sve veća konzumacija svježeg voća i povrća (ukupno poželjno oko 300 g / dan),
- Prestanak pušenja .
Farmakološko liječenje
Farmakološko liječenje (Tablica 13) potrebna većini bolesnika s hipertenzijom , glavni cilj ovog liječenja je poboljšati kardiovaskularnu prognozu.
Tablica 13. Opća pitanja farmakološkog liječenja hipertenzije
|
Medikamentozna terapija hipertenzije (u kombinaciji s nemedikamentoznim pristupima liječenju) uz stabilno održavanje razine krvnog tlaka unutar ciljnih vrijednosti pridonosi značajnom poboljšanje kardiovaskularnog (sa smanjenim rizikom od smrtonosnih i nefatalnih moždanih udara i infarkta miokarda), kao i renalna prognoza (s smanjenjem brzine progresije bubrežnih lezija). |
|
Liječenje (nemedicinsko i medikamentozno) treba započeti što je ranije moguće i provoditi kontinuirano, obično tijekom cijelog života. Koncept "liječenja" nije primjenjiv na antihipertenzivnu terapiju. |
|
· starije osobe U bolesnika s hipertenzijom preporučuje se započeti terapiju antihipertenzivnim lijekovima pri razinama sistoličkog krvnog tlaka ≥ 160 mm Hg. (I/A). Antihipertenzivi se mogu davati starijim osobama mlađim od 80 godina i s razinom sistoličkog krvnog tlaka u rasponu od 140-159 mmHg ako se dobro podnose (IIb/C). Ne preporučuje se početak antihipertenzivne terapije dok ne bude dostupno više podataka. ljudi s visokim normalnim krvnim tlakom – 130-139 / 85-89 mmHg (III/A). Ova preporuka prvenstveno se odnosi na osobe bez komorbiditeta kardiovaskularnih bolesti. |
|
U liječenju bolesnika s hipertenzijom najčešće se koristi 5 klasa antihipertenzivnih lijekova : diuretici, blokatori kalcijevih kanala, ACE inhibitori, sartani, beta-blokatori. Za lijekove u ovim klasama postoje velike studije koje pokazuju njihove povoljne učinke na prognozu. Također se mogu koristiti i druge skupine antihipertenziva (povezane s "drugom linijom"). |
|
Ima široku distribuciju (pomaže povećati učinkovitost i sigurnost liječenja). Opravdana upotreba lijekovi fiksne kombinacije (poboljšava "posvećenost" pacijenta). |
|
Prednost se daje antihipertenzivnim lijekovima produljeno djelovanje ( uključujući retardni oblici). |
|
Nakon imenovanja antihipertenzivne terapije, liječnik treba pregledati pacijenta najkasnije 2 tjedna kasnije . Kod nedovoljnog sniženja krvnog tlaka treba povećati dozu lijeka, ili promijeniti lijek, ili dodatno propisati lijek druge farmakološke klase. Nakon toga, pacijent bi trebao redovito provjeravajte (svaka 1-2 tjedna) dok se ne postigne zadovoljavajuća kontrola krvnog tlaka . Nakon stabilizacije krvnog tlaka potrebno je pregledati bolesnika svakih 3-6 mjeseci (sa zadovoljavajućim zdravstvenim stanjem). |
Pokazano, ono primjena antihipertenziva u hipertenzivnih bolesnika u dobi do 80 i ≥80 godina praćena je poboljšanjem kardiovaskularne prognoze. Adekvatno farmakološko liječenje hipertenzije ne utječe negativno na kognitivnu funkciju u starijih bolesnika, ne povećava rizik od demencije; štoviše, vjerojatno može smanjiti takav rizik.
Liječenje mora započeti od malih doza koji se po potrebi može postupno povećavati. Vrlo poželjan izbor lijekova sa dnevno trajanje djelovanja .
Tablice 14-17 predstavljaju klasifikacije različitih klasa antihipertenzivnih lijekova; o mjestu sartana detaljnije se govori u nastavku.
Tablica 14. Diuretici u liječenju hipertenzije (prilagođeno iz ISH/ASH, 2013.)
|
Ime |
Doze (mg/dan) |
Višestrukost prijema |
|
|
Tiazidi: |
|||
|
hidroklorotiazid* |
|||
|
Bendroflumetiazid |
|||
|
Slični tiazidu: |
|||
|
Indapamid |
|||
|
klortalidon |
|||
|
Metolazon |
|||
|
Petlje: |
|||
|
Furosemid |
20 mg 1 r / dan |
40 mg 2 r / dan # |
|
|
torasemid |
|||
|
Bumetanid |
|||
|
Štedi kalij: |
|||
|
Spironolakton** |
|||
|
Eplerenon ** |
|||
|
Amilorid |
|||
|
triamteren |
|||
Bilješke: * - dio je fiksne kombinacije telmisartana s hidroklorotiazidom; ** - odnose se na antagoniste mineralokortikoidnih receptora (antagonisti aldosterona); # - kod smanjene funkcije bubrega mogu biti potrebne veće doze.
Tablica 15. Blokatori kalcijevih kanala (antagonisti kalcija) u hipertenziji (prilagođeno iz ISH/ASH, 2013.)
|
Ime |
Doze (mg/dan) |
Višestrukost prijema |
|
|
Dihidropiridin: |
|||
|
amlodipin* |
|||
|
Isradipin |
2,5 2 r / dan |
5-10 2 r / dan |
|
|
Lacidipin |
|||
|
Lerkanidipin |
|||
|
Nifedipin produljeno djelovanje |
|||
|
Nitrendipin |
|||
|
Felodipin |
|||
|
Ne-dihidropiridin (smanjenje otkucaja srca **): |
|||
|
Verapamil |
|||
|
diltiazem |
|||
Bilješke:
* - dio je fiksne kombinacije telmisartana s amlodipinom;
** - HR - otkucaji srca.
Tablica 16. ACE inhibitori u hipertenziji (prilagođeno iz ISH/ASH, 2013.)
Tablica 17. β-blokatori u hipertenziji (prilagođeno iz ISH/ASH, 2013.)
|
Ime |
Doze (mg/dan) |
Višestrukost prijema |
|
|
atenolol* |
|||
|
Betaksolol |
|||
|
bisoprolol |
|||
|
karvedilol |
Na 3,125 2 r/s |
U 6.25-25 2 r / d |
|
|
Labetalol |
|||
|
metoprolol sukcinat |
|||
|
Metoprolol tartarat |
Za 50-100 2 r / s |
||
|
Nebivolol |
|||
|
propranolol |
Za 40-160 2 r / s |
||
Bilješka: * - trenutno postoji jasan trend prema smanjenju uporabe atenolola u liječenju hipertenzije i koronarne bolesti srca.
Mjesto sartana (antagonista angiotenzinskih receptora)II)
u liječenju hipertenzije
U stručnim preporukama ESC / ESH - 2013, ASH / ISH - 2013 i JNC-8 - 2014 sartani se smatraju jednom od glavnih, najčešće korištenih klasa antihipertenzivnih lijekova. Dalje u tekstu, kao iu tablicama 18–19, prikazani su glavni podaci koji se odnose na ovu klasu lijekova, a koji su navedeni u globalnim Preporukama o kojima raspravljamo.
Tablica 18 prikazuje doze i učestalost primjene sartana u hipertenziji.
Tablica 18. Sartani u liječenju hipertenzije (prilagođeno iz ISH/ASH, 2013.)
Neka farmakološka svojstva sartana prikazana su u tablici 19.
Tablica 19. Neka farmakološka svojstva sartana (prilagođeno iz Kaplan NM, Victor RG, 2010.)
|
droga* |
Poluživot, h |
Aktivni metabolit |
Utjecaj unosa hrane na apsorpciju |
Staza |
Dodatni |
|
Azisartan |
Bubrezi - 42%, jetra - 55% |
||||
|
Valsartan |
Bubrezi - 30%, jetra - 70% |
||||
|
Irbesartan |
Bubrezi - 20%, jetra - 80% |
Slab agonist PPARγ receptora** |
|||
|
Kandesartan |
Bubrezi - 60%, jetra - 40% |
||||
|
Losartan |
Bubrezi - 60%, jetra - 40% |
Urikozurično |
|||
|
Olmesartan |
Bubrezi - 10%, jetra -90% |
||||
|
Telmisartan |
Bubrezi - 2%, jetra - 98% |
agonist PPARγ receptora** |
|||
|
Eprosartan |
Bubrezi - 30%, jetra - 70% |
Simpatolitik |
Napomene: * - za sve sartane postoje fiksne kombinacije s tiazidima/tiazidima sličnim diureticima; ** - učinak na receptor-γ aktiviran proliferatorom peroksisoma je jači kod telmisartana, manje izražen kod irbesartana - pruža dodatne korisne učinke na metabolizam glukoze i lipida.
Sartani, poput ACE inhibitora, djeluju protiv renin-angiotenzinskog sustava. Oni snižavaju krvni tlak blokiranjem djelovanja angiotenzina II na njegov AT1 receptor i time blokiraju vazokonstrikcijsko djelovanje ovih receptora.
Sartani se dobro podnose. Ne izazivaju razvoj kašlja; kada ih koristite, to je izuzetno rijetko angioedem; njihovi učinci i dobrobiti slični su onima ACE inhibitora. Stoga je u pravilu njihova primjena poželjnija od primjene ACE inhibitora. Kao i ACE inhibitori, sartani mogu povećati kreatinin u serumu do 30%, uglavnom zbog smanjenja glomerularnog tlaka i smanjenja brzine glomerularne filtracije. Te su promjene obično funkcionalne, reverzibilne (prolazne) i nisu povezane s dugotrajnim smanjenjem funkcije bubrega (smatraju se bezopasnima).
Sartani ne ovise o dozi nuspojave, koji omogućuje početno stanje liječenje koristite prosječne ili čak najveće odobrene doze (tj. ne zahtijeva titraciju).
Sartani imaju iste blagotvorne učinke na kardiovaskularni i renalna prognoza kao ACE inhibitori.
Poput ACE inhibitora, sartani imaju izraženiji antihipertenzivni (i zaštitni učinak na organe) u pacijenata bijele rase i Azije; manje izražen u pacijenata crne rase, međutim, kada se koriste sartani u kombinaciji s bilo kojim blokatorom kalcijevih kanala ili diuretikom, učinak liječenja postaje neovisan o rasi.
Jednodušna preporuka je da se ne koristi kombinacija sartana s ACE inhibitorima; svaki od ovih lijekova ima povoljne renoprotektivne učinke, ali u kombinaciji mogu imati negativan učinak na bubrežnu prognozu.
Kada se započne sa sartanima kod osoba koje već uzimaju diuretike, može biti korisno preskočiti diuretik kako bi se spriječio nagli pad krvnog tlaka.
Sartane ne smiju koristiti trudnice, osobito u 2. i 3. tromjesečju, jer mogu ugroziti normalan razvoj fetusa.
Mogućnosti telmisartana
(uključujući fiksne kombinacije
s hidroklorotiazidom i s amlodipinom).
Telmisartan je jedan od najistraživanijih i najučinkovitijih predstavnika klase sartana, karakterizira ga snažan i stabilan antihipertenzivni učinak, prisutnost kompleksa organoprotektivnih i povoljnih metaboličkih učinaka, visoka razina "baze dokaza" za pozitivan učinak. na kardiovaskularnu, cerebrovaskularnu i bubrežnu prognozu, dobivenu u najvećim randomiziranim kontroliranim ispitivanjima. Detaljniji opis telmisartana prikazan je u tablici 20.
Također je potrebno obratiti pozornost na postojanje dvije varijante fiksnih kombinacija originalnog telmisartana - kombinacije s hidroklorotiazidom (40/12,5 mg i 80,12,5 mg tablete - tablica 20) i kombinacije s amlodipinom (80/5 mg). tablete i po 80/10 mg – Tablica 21). Uzimajući u obzir prioritet koji se sada daje kombiniranoj antihipertenzivnoj terapiji (vidi dolje), njihova se uporaba može smatrati jednom od važnih komponenti dnevne taktike liječenja hipertenzije.
Tablica 20 opće karakteristike telmisartan i fiksna kombinacija telmisartana s hidroklorotiazidom - 1 dio
|
· Telmisartan (tablete od 80 mg), predstavljena je i fiksna kombinacija telmisartana s hidroklorotiazidom koja se sastoji od 40 odnosno 12,5 mg po tableti, kao i 80 odnosno 12,5 mg po tableti. Telmisartan je jedna od 5 glavnih klasa antihipertenzivnih lijekova. Također se koristi u liječenju bolesnika s kroničnom ishemijskom bolesti srca, dijabetesom, kroničnom bubrežnom bolešću. Jedan je od najproučavanijih predstavnika klase sartana. Ima autoritativan baza dokaza» o pozitivnom utjecaju na kardiovaskularnu, cerebrovaskularnu i bubrežnu prognozu (program ONTARGET / TRANSCEND / PROFESS i dr.). Dokazani su pozitivni metabolički učinci telmisartana (uz smanjenje inzulinske rezistencije, smanjenje glikemije, glikoziliranog hemoglobina, kolesterola lipoproteina niske gustoće, triglicerida). To mu omogućuje široku primjenu kod osoba s dijabetes melitusom, predijabetesom, metaboličkim sindromom i pretilošću. · Za telmisartan su dostupni opsežni podaci o sigurnosti. Ne izaziva kašalj (za razliku od ACE inhibitora). U jednakoj mjeri kao i ACE inhibitori, smanjuje rizik od infarkta miokarda kod osoba s povećanim kardiovaskularnim rizikom. Ne povećava rizik od razvoja onkološke bolesti. Lijek se ne koristi kod trudnica i dojilja. Ne smije se kombinirati s ACE inhibitorima. |
|
Telmisartan selektivno inhibira vezanje angiotenzina II (AII) na njegov receptor tipa 1 (AT1) na ciljnim stanicama. Ovo blokira sve poznate učinke AII na te receptore (uključujući vazokonstriktore, lučenje aldosterona, itd.). · Kada se koristi, smanjuju se razine aldosterona u plazmi, C-reaktivnog proteina i proupalnih citokina. Poluživot je najznačajniji u usporedbi s drugim sartanima, kreće se od 20 do 30 sati. Maksimalna koncentracija u plazmi se postiže 1 sat nakon primjene, izrazit antihipertenzivni učinak - već nakon 3 sata Metabolizira se u jetri; stoga je vrlo siguran kod smanjene funkcije bubrega. Primjena - neovisno o obroku. Početna doza je 20-40 mg / dan za 1 dozu, ako je potrebno - do 80 mg / dan. U osoba sa smanjenom funkcijom jetre dnevna doza- ne više od 40 mg. |
Tablica 20. Opće karakteristike telmisartana i fiksne kombinacije telmisartana s hidroklorotiazidom - 2. dio
|
· Antihipertenzivni učinci telmisartana dobro proučen. Prikazano: 1) visok postotak"odgovornici" kada se koristi doza od 80 mg / dan - s postizanjem ciljnih vrijednosti krvnog tlaka, prema dnevnom praćenju, među osobama s hipertenzijom općenito - do 69-81%; 2) glatkoća i stabilnost smanjenja krvnog tlaka, postizanje maksimuma ovog učinka nakon otprilike 8-10 tjedana od početka uporabe; 3) održavanje antihipertenzivnog učinka tijekom 24 sata jednom dozom tijekom dana; 4) izvrsna zaštita od povišenog krvnog tlaka u ranim jutarnjim satima (koji je često izravni uzrok razvoja kardiovaskularnih komplikacija kod osoba s hipertenzijom); 5) odsutnost tahifilaksije (smanjenje ozbiljnosti antihipertenzivnog učinka) s višemjesečnom primjenom; 5) odsutnost "sindroma povlačenja"; 6) dodatno značajno povećanje antihipertenzivnog učinka u kombinaciji s hidroklorotiazidom; 7) tolerancija slična placebu. Pružio dokaze za razne organoprotektivno djelovanje telmisartana : 1) regresija hipertrofije lijeve klijetke; 2) smanjenje arterijske krutosti i smanjenje endotelne disfunkcije; 3) smanjenje mikroalbuminurije i proteinurije u bolesnika s hipertenzijom i dijabetes melitusom tipa 2. Dokazana učinkovitost, izvrsna podnošljivost, zaštita organa i visoka privrženost pacijenata liječenju motiviraju mogućnost primjene telmisartana i fiksne kombinacije telmisartana s hidroklorotiazidom u najširoj kohorti bolesnika s hipertenzijom . Primjena ovih lijekova opravdana je u osoba s hipertenzijom, bez obzira na spol i dob, uključujući i bolesnike s nekompliciranom hipertenzijom i one s kombinacijom hipertenzije s metaboličkim sindromom, hiperlipidemijom, pretilošću, šećernom bolešću (1 ili 2 tipa), kroničnim koronarnim arterijska bolest, kronična bubrežna bolest (i dijabetičari i nedijabetičari), kao i bolesnici nakon moždanog udara s hipertenzijom. |
Tablica 21. Karakteristike originalne fiksne kombinacije telmisartana (80 mg) i amlodipina (5 mg ili 10 mg) - 1 dio
|
Opće karakteristike: Svaka od komponenti ove kombinacije predstavnik je jedne od najčešće korištenih klasa antihipertenzivnih lijekova: telmisartan, antagonist receptora angiotenzina II; amlodipin je blokator kalcijevih kanala. Kombinacija sartana s blokatorom kalcijevih kanala opravdana je s patofizioloških i kliničke točke vid (npr. međusobno pojačanje antihipertenzivnog djelovanja, smanjen rizik od edema kao odgovor na amlodipin ). Ova kombinacija se u trenutnim (2013.-2014.) preporukama smatra jedan od najpoželjnijih . Slične kombinacije uspješno su korištene u najveće studije |
|
Karakteristike komponenti fiksne kombinacije telmisartan i amlodipin: Detaljne karakteristike telmisartan dati u tabeli 20 · amlodipin Dihidropiridinski blokator kalcijevih kanala 3. generacije jedan od najpropisivanijih antihipertenzivnih i antianginalnih lijekova u svijetu. · Nema štetnih učinaka na lipidni spektar i glikemiju. Ima najduži poluživot među lijekovima svoje klase (30-50 sati), što mu osigurava: 1) postupan i gladak početak djelovanja; 2) dug i stabilan antihipertenzivni i antianginalni učinak; 3) mogućnost uzimanja 1 puta dnevno; 4) visoka adherencija pacijenata na liječenje; 5) nema rizika od porasta krvnog tlaka i pojačane angine ako pacijent slučajno propusti lijek. Maksimalna koncentracija u plazmi postiže se unutar 6-12 sati nakon ingestije (zbog čega se izraziti antihipertenzivni i antianginalni učinci razvijaju već 6 sati nakon prve doze). Stabilna koncentracijska ravnoteža se postiže 7-8 dana od početka primjene ( klinički učinci lijeka na početku terapije iz dana u dan može postupno rasti i stabilizirati se za 7-8 dana). Prijem bez obzira na obrok. Lijek osigurava koronarnu vazodilataciju potvrđenu velikim studijama (značajni antianginalni učinci - CAPE II, izraziti antiaterosklerotski učinci (PREVENT, NORMALIZE); poboljšana prognoza kod kronične koronarne bolesti (PREVENT, CAMELOT). · U brojnim autoritativnim studijama amlodipin je pokazao jasan antihipertenzivni učinak, poboljšan dnevni profil krvnog tlaka, povoljan učinak na prognozu kod hipertenzije (uključujući bubrežnu i cerebrovaskularnu) i odličnu podnošljivost (ALLHAT, VALUE, ASCOT). |
Tablica 21. Karakteristike originalne fiksne kombinacije telmisartana (80 mg) i amlodipina (5 mg ili 10 mg) - 2. dio
|
Mogućnosti korištenja fiksne kombinacije telmisartan i amlodipin za hipertenziju: · Može se široko koristiti u liječenju hipertenzije: 1) bez obzira na spol i dob; 2) kako početna terapija ili s nedovoljnom učinkovitošću prethodnih antihipertenzivnih režima; 3) kao jedini antihipertenzivni pristup ili kao dio višekomponentnih kombinacija. · Koristi se u sljedećim kategorijama bolesnika s hipertenzijom: Ø s nekompliciranom esencijalnom hipertenzijom (hipertenzija); Ø s hipertenzijom u starijih osoba (uključujući one s izoliranom sistoličkom hipertenzijom, kao i bolesnike s nizom popratnih stanja); Ø kod hipertenzije u bolesnika s kroničnim ishemijska bolest srce (kako u prisutnosti anginoznog sindroma tako iu njegovom odsustvu; bez obzira na infarkt miokarda u prošlosti i postupke koronarne revaskularizacije; u kombinaciji s drugim standardnim pristupima liječenju - statinima, antitromboticima); Ø s hipertenzijom kod osoba s dijabetes melitusom, metaboličkim sindromom, hiperlipidemijom, pretilošću; Ø s hipertenzijom u kombinaciji s kroničnom bubrežnom bolešću - CKD (uključujući kao renoprotektivni pristup; koristi se do uključivo 5. stadija CKD; kod osoba s CKD nije potrebno smanjenje doze u stadijima 3-5); Ø kod hipertenzije u bolesnika s kroničnom opstruktivnom bolešću pluća; Ø kod hipertenzije u bolesnika nakon moždanog udara, kod osoba s perifernim vaskularnim bolestima. · Uobičajena uporaba: 1 tableta 1 puta dnevno, neovisno o obroku. Potreban je oprez kod osoba sa smanjenom funkcijom jetre. Lijek se ne smije koristiti tijekom trudnoće i dojenja. |
Izbor taktike liječenja:
monoterapija ili kombinirana antihipertenzivna terapija?
Slike 2 i 3 prikazuju pristupe izboru taktike liječenja hipertenzije, koje su preporučili stručnjaci iz Europe, 2013. i SAD-a, 2013.

Slika 2. Pristupi izboru monoterapije ili kombinirane terapije hipertenzije ESC-ESH, 2013.
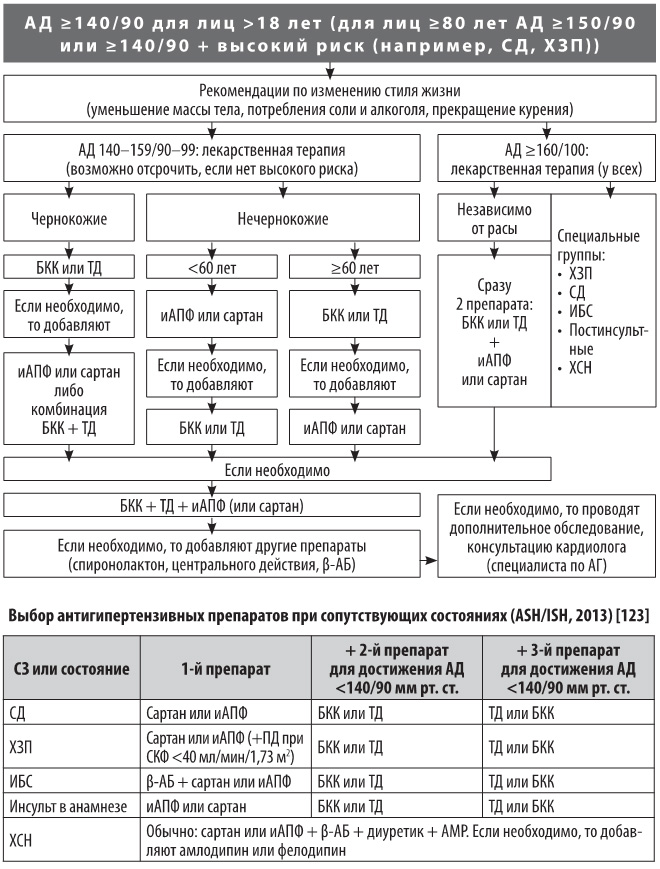
Slika 3. Pristupi izboru taktike liječenja hipertenzije, SAD, 2013.
Bilješka: TD, tiazidni diuretik; CHF - kronično zatajenje srca; DM - dijabetes melitus; CKD je kronična bolest bubrega.
Mnogi pacijenti već u početnoj fazi liječenja mogu se propisati kombinirana antihipertenzivna terapija dva lijeka. Na slici 4 prikazane su kombinacije antihipertenziva koje su stručnjaci ESC-ESH preporučili 2013. godine. Po potrebi primijeniti trokomponentnu antihipertenzivnu terapiju (obično blokator kalcijevih kanala + tiazidni diuretik + ACE inhibitor/ sartan). Ne preporučuje se kombinirati ACE inhibitor sa sartanom.
Ako pacijent ima visoku ili vrlo visoku razinu dodatnog kardiovaskularnog rizika, strategija liječenja treba uključivati statin (npr. atorvastatin 10 mg/dan, ako postoji popratna bolest koronarnih arterija, doza bi trebala biti veća) i aspirin (75-100 mg/dan, nakon postignute kontrole krvnog tlaka, nakon jela navečer) - ako se dobro podnosi i nema kontraindikacija, za trajno uzimanje. Glavni cilj propisivanja statina i aspirina u ovom slučaju je smanjenje rizika od kardiovaskularnih komplikacija.

Slika 4. Kombinacije antihipertenzivnih lijekova
Bilješka: Navedene kombinacije zelena puna crta (slovo "a" ), poželjni su (racionalni); zelena isprekidana linija (slovo " b ») - također racionalno, ali uz određena ograničenja; crno isprekidano (slovo "s") – moguće, ali manje proučavano; crvena linija (slovo " d ») označena je kombinacija koja se ne preporučuje.
Zaključak. Rezimirajući gore navedeno, može se primijetiti da: 1) pri odabiru strategije liječenja bolesnika s hipertenzijom, liječnik opće prakse, obiteljski liječnik i kardiolog trebaju se usredotočiti na ciljane razine krvnog tlaka predstavljene u novim svjetskim preporukama, kao i pristupe na izbor određenih klasa antihipertenzivnih lijekova; 2) među klasama antihipertenzivnih lijekova, sartani zaslužuju više pažnje (od tradicionalno većine kliničara) - visoko učinkoviti i sigurni lijekovi s povoljnim različitim organoprotektivnim učincima i pozitivnim učinkom na prognozu; 3) telmisartan (sam ili u fiksnim kombinacijama s hidroklorotiazidom ili s amlodipinom) može biti dobar antihipertenzivni izbor. aktivno sredstvo kod mnogih bolesnika s hipertenzijom .
Uvjetne kratice:
AH - arterijska hipertenzija
BP - krvni tlak
ACE - enzim koji pretvara angiotenzin
CCB - blokatori kalcijevih kanala
β-AB - β-blokatori
ABPM - ambulantno mjerenje krvnog tlaka
GFR - brzina glomerularne filtracije
CKD - kronična bolest bubrega
BIBLIOGRAFIJA:
- Sirenko Yu. N. Hipertonična bolest i arterijska hipertenzija / Yu. N. Sirenko. - Donetsk: Izdavačka kuća Zaslavsky, 2011. - 352 str.
- Smjernice AHA/ACC o upravljanju životnim stilom za smanjenje kardiovaskularnog rizika [Elektronički izvor] / R.H. Eckel, J.M. Jakičić, J.D. Ard // Tiraž. - 2013. - 46 rubalja. – Način pristupa časopisu: http://circ.ahajournals.org/content/early/2013/11/11/01.cir.0000437740.48606.d1. puni.pdf.
- Campos-Outcalt D. Nove smjernice za prevenciju kardiovaskularnih bolesti: što trebate znati / D. Campos-Outcalt // J. Fam. Vježbajte. - 2014. - Vol. 63, br. - str. 89-93.
- Smjernice kliničke prakse za liječenje hipertenzije u zajednici: izjava Američkog društva za hipertenziju i Međunarodnog društva za hipertenziju [Elektronički izvor] / M.A. Weber, E.L. Schiffrin, W.B. White // J. Clin. hipertenzije. – 2013. – Način pristupa časopisu: http://www.ash-us.org/documents/ASH_ISH-Guidelinespdf.
- ESH/ESC Smjernice za liječenje arterijske hipertenzije. Radna skupina za liječenje arterijske hipertenzije Europskog društva za hipertenziju (ESH) i Europskog kardiološkog društva (ESC) / G. Mancia, R. Fagard, K. Narkiewicz // J. Hypertens. - 2013. - Vol. 31. – P.1281–1357.
- Smjernice utemeljene na dokazima za liječenje visokog krvnog tlaka u odraslih: Izvješće članova panela imenovanih u Osmi zajednički nacionalni odbor (JNC 8) [Elektronički izvor] / R.A. James, S. Oparil, B.L. Carter // Amer. Med. Dupe. – 2014. – Način pristupa časopisu: http://circ.ahajournals.org/content/124/18/2020.full.
- Ruilope L. M. Dugotrajno pridržavanje terapije: ključ za sprječavanje posljedica hipertenzije / L. M. Ruilope // Eur. Heart J. - 2013. - Vol.34. – Str.2931-2932.
Yu.B. Belousov, E.A. Uškalova
Razmatraju se nove američke i europske preporuke za prevenciju i liječenje. arterijska hipertenzija(AG) objavljen sredinom ove godine. Nova klasifikacija krvnog tlaka, sadržana u američkim smjernicama, uključuje, za razliku od prethodne, stadij "predhipertenzije" i 2 stadija vlastite hipertenzije. Preporuke sadrže upute za propisivanje određenih klasa antihipertenzivnih lijekova različitim kategorijama bolesnika (ovisno o stadiju hipertenzije, prisutnosti popratnih bolesti ili čimbenika rizika). Europske smjernice zadržavaju prijašnju klasifikaciju hipertenzije (bez "predhipertenzivnog" stadija) i karakterizira ih veća fleksibilnost u pristupu liječenju od američkih. Njihovi autori vodili su se načelom da preporuke trebaju biti prvenstveno edukativne naravi te su nastojali izbjeći krute kriterije i standarde. Istodobno, prepoznaju dokazane dobrobiti pojedinih farmakoloških klasa za određene kategorije pacijenata.
U svibnju-lipnju 2003., u razmaku od mjesec dana, novi američki (Nacionalni institut za srce, pluća i krv Nacionalnog instituta za zdravlje SAD-a, 7 izvještaj Zajedničkog nacionalnog odbora za prevenciju, otkrivanje, procjenu i liječenje High Blood Pressure - JNC 7) i europskim smjernicama (European Society of Hypertension and European Society of Cardiology) za prevenciju i liječenje arterijske hipertenzije (AH) . Američke preporuke objavljene su u skraćenoj verziji. Objava njihove pune verzije očekuje se u nadolazećim mjesecima. Naprotiv, europski stručnjaci predložili su detaljnu verziju preporuka, koja je istovremeno izviještena na 13. europskom skupu o hipertenziji u Milanu i objavljena u svibanjskom broju Journal of Hypertension. Preporuke sjevernoameričkih i europskih stručnjaka značajno se razlikuju u nizu ključnih odredbi.
Glavne promjene u novim američkim smjernicama, u usporedbi s prethodnima (JNC 6), utječu na klasifikaciju hipertenzije i pristupe njezinom liječenju. Te se promjene prvenstveno temelje na rezultatima nedavnih velikih randomiziranih multicentričnih ispitivanja.
Nova klasifikacija AH uključuje, za razliku od prethodne, stadij "prehipertenzije" i 2 stadija vlastite AH (Tablica 1). Bolesnici sa sistoličkim krvni tlak(SBP) 120-139 mmHg ili dijastolički (DBP) - 80-89 mm Hg. Umjetnost.
Velika važnost u američkim preporukama pridaje se optimizaciji životnog stila, koja je indicirana osobama s normalnim krvnim tlakom, u stadiju "predhipertenzije" iu svim stadijima arterijske hipertenzije (Tablica 2). Lijekovi preporučuju se za liječenje stadija 1 i 2 same arterijske hipertenzije iu prisutnosti popratnih bolesti (čimbenici rizika) prikazani su u tablicama 2. 3.
Cilj razvoja Europskih smjernica bio je ažurirati preporuke SZO-a i Međunarodnog društva za hipertenziju (ISH) iz 1999. godine. Potreba za njihovom revizijom objašnjava se prvenstveno činjenicom da su razvijeni općenito za stanovništvo svijeta koje se značajno razlikuje po karakteristikama (genetskim, ekonomskim, kulturnim itd.). Istodobno, stanovništvo Europe je homogenija skupina, koju karakterizira visoka učestalost kardiovaskularnih bolesti, unatoč visokoj razini skrbi, a istovremeno značajan potencijalni životni vijek.
Europski stručnjaci ne podržavaju stadij "predhipertenzije" uveden u američkim smjernicama. Zadržali su WHO/ISG klasifikaciju (Tablica 4). Vodeći autor Europskih smjernica prof. Mancia vjeruje da je koncept "prehipertenzije" ekvivalent konceptu "prebolesti" za zdravu osobu i može imati negativne psihološke posljedice za osobu kojoj liječnik kaže da ima patološko stanje, ali ne bi trebala primati nikakve liječenje. Osim toga, prema kriterijima JNC 7, stadij "predhipertenzije" okuplja heterogenu skupinu pojedinaca koji zahtijevaju različito liječenje. Na primjer, pacijent s BP 122/82 mm Hg. Umjetnost. bez dodatnih faktora rizika, prema podacima medicina utemeljena na dokazima, ne treba farmakološka sredstva, dok dijabetičaru s obiteljskom poviješću hipertenzije treba dati medikamentoznu terapiju pri tlaku od 120/80 mmHg. Umjetnost.
Prema europskim preporukama, SBP do 129 mm Hg. Umjetnost. i DBP do 84 mm Hg. Umjetnost. smatra se normalnim, a SKT od 130 do 139 mm Hg. i DBP od 85 do 89 mm Hg. Umjetnost. – kao "visoka normala". Tako je važan aspekt europskih preporuka odredba o nepostojanju jedinstvene granice koja dijeli normalan krvni tlak od povišenog krvnog tlaka, što znači da ne postoji jedinstveni pokazatelj koji određuje početak terapije lijekovima. Osim toga, stadij III AH ostaje u europskoj klasifikaciji.
Europske smjernice karakterizira i veća fleksibilnost u pristupima liječenju. Njihovi autori vodili su se načelom da preporuke trebaju biti prvenstveno edukativne naravi te su nastojali izbjeći krute kriterije i standarde.
Za razliku od JNC 7, europske preporuke ne temelje se samo na podacima klinička istraživanja i njihove meta-analize, ali i mnoge druge izvore informacija. Iako prepoznaju vrijednost randomiziranih kliničkih ispitivanja utemeljenih na dokazima, europski stručnjaci vjeruju da ona često pate od brojnih ograničenja, naime:
- visokorizični pacijenti odabiru se za sudjelovanje;
- razina dokaza za sekundarne točke je neadekvatna;
- korišteni terapijski režimi razlikuju se od stvarne kliničke prakse.
Osim toga, kontrolirana randomizirana ispitivanja kod hipertoničara obično traju 4-5 godina, dok u stvarnom životu hipertoničari srednje dobi mogu biti na medikamentoznoj terapiji 20-30 godina. Dakle, podaci koji su do danas dostupni ne dopuštaju procjenu rezultata dugotrajnog liječenja.
Autori europskih smjernica također su nastojali izbjeći krute standarde u liječenju specifičnih pacijenata koji se neizbježno razlikuju po osobnim, medicinskim i kulturološkim karakteristikama. Sukladno tome, definicija visokog normalnog krvnog tlaka uključuje vrijednosti koje se mogu smatrati visokim (tj. hipertenzivnim) u pacijenata s visokim rizikom ili prihvatljivim u onih s nižim rizikom.
Ako sistolički i dijastolički krvni tlak pacijenta spadaju u različite kategorije, stadij AH određuje se prema višoj vrijednosti. U starijih bolesnika s izoliranom sistoličkom hipertenzijom, njezin stadij se procjenjuje na temelju pokazatelja SBP, pod uvjetom da je DBP ispod 90 mm Hg. Umjetnost.
Glavni cilj liječenja hipertenzije je minimiziranje rizika od kardiovaskularnog morbiditeta i mortaliteta, stoga važno mjesto u europskim preporukama zauzima procjena ukupnog kardiovaskularnog rizika, koja omogućuje određivanje prognoze za pojedinog bolesnika. (Tablica 5).
Najčešći čimbenici rizika za kardiovaskularne bolesti koji se koriste za stratifikaciju uključuju:
- Razine sistoličkog i dijastoličkog krvnog tlaka.
- Starost iznad 55 godina za muškarce.
- Starost iznad 65 godina za žene.
- Pušenje.
- Dislipidemija:
- ukupni kolesterol >6,0 mol/l (>250 mg/dl) ili;
- kolesterol lipoproteina niske gustoće >4,0 mmol/L (>155 mg/dL) ili;
- kolesterol lipoproteina visoke gustoće: za muškarce<1,0 ммоль/л (<40 мг/дл), для женщин <1,2 ммоль/л (<48 мг/дл).
- Obiteljska povijest ranog razvoja kardiovaskularnih bolesti (muškarci - manje od 55 godina, žene - manje od 65 godina).
- Abdominalna pretilost* (opseg abdomena ≥ 102 cm kod muškaraca, 88 cm kod žena.
- C-reaktivni protein** ≥ 1 mg/dL.
* Pretilost se naziva abdominalnom kako bi se skrenula pozornost na važnu značajku metaboličkog sindroma. Općenito, višak kilograma ne mora biti problem, pod uvjetom da se salo ne taloži na trbuhu.
**C-reaktivni protein dodan je faktorima rizika nakon što su dobiveni dokazi da je pouzdan prediktor lipoproteinskog kolesterola visoke gustoće i da je povezan s metaboličkim sindromom.
Podaci dobiveni u randomiziranim kliničkim ispitivanjima pokazuju da je za prevenciju kardiovaskularnog morbiditeta i mortaliteta potrebno održavati krvni tlak na razini ne višoj od 140/90 mm Hg. Umjetnost. i u bolesnika s dijabetesom - 130/80 mm Hg. Umjetnost. Razina SBP-a i DBP-a (tablica 4), uz razinu općeg kardiovaskularnog rizika (tablica 5), u europskim se smjernicama navodi kao glavne čimbenike na temelju kojih se utvrđuje potreba za započinjanjem farmakoterapije.
Osobama s visokim normalnim krvnim tlakom (SBP 130-139 mmHg ili DBP 85-89 mmHg) preporučuje se:
- Procijeniti čimbenike rizika, oštećenje ciljnih organa (osobito bubrega), dijabetes melitus i povezana klinička stanja.
- kod vrlo visokog rizika započeti terapiju lijekovima;
- s umjerenim rizikom - pratiti krvni tlak;
- ako je rizik nizak, nemojte poduzimati nikakve intervencije.
Osobama sa stadijem I i II hipertenzije (SBP 140-179 mm Hg ili DBP 90-109 mm Hg) preporučuje se:
- Procijeniti druge čimbenike rizika (oštećenje ciljnih organa, dijabetes melitus i povezana klinička stanja).
- Poduzmite korake za promjenu načina života i upravljanje drugim čimbenicima rizika ili bolestima.
- Stratificirajte apsolutni rizik:
- kod vrlo visokog/visokog rizika odmah započeti terapiju lijekovima;
- s umjerenim rizikom, pratiti krvni tlak i druge čimbenike rizika 3 mjeseca ili dulje (SBP ≥ 140 mmHg ili DBP ≥ 90 mmHg - započeti terapiju lijekovima, SBP
Liječenje infektivnog endokarditisa. Dijagnoza arterijske hipertenzije/hipertenzije. europske preporuke.
Malo je usporednih podataka o prevalenciji hipertenzije i vremenskoj dinamici pokazatelja BP u različitim zemljama Europe. Općenito, prevalencija hipertenzije je u rasponu od 30-45% opće populacije, uz nagli porast sa starenjem. Također se čini da postoje značajne razlike u prosječnom BP među zemljama, bez ikakvih
sustavni trendovi krvnog tlaka u posljednjih deset godina.
Zbog poteškoća u dobivanju usporedivih rezultata u različitim zemljama iu različitim vremenima, predloženo je oslanjanje na neku vrstu surogatnog pokazatelja hipertenzije. Dobar kandidat za ovaj pokazatelj je moždani udar, jer je općeprihvaćeno da je hipertenzija najvažniji uzrok. Opisan je bliski odnos između prevalencije hipertenzije i smrtnosti od moždanog udara. Stopa moždanog udara i dinamika mortaliteta
iz njega u Europi analizirani su prema statistikama Svjetske zdravstvene organizacije (WHO). U zapadnim zemljama postoji trend pada ovog pokazatelja, za razliku od istočnoeuropskih zemalja, gdje smrtnost od moždanog udara izrazito raste.
Dugo su u preporukama za hipertenziju jedini ili glavni parametri koji određuju potrebu i vrstu terapije bile samo vrijednosti krvnog tlaka. Godine 1994. ESC, ESH i Europsko društvo za aterosklerozu (EAS) razvili su zajedničke smjernice za prevenciju koronarne bolesti srca (KBS) u kliničkoj praksi, naglašavajući da se prevencija KBS treba temeljiti na kvantitativnoj procjeni ukupnog (ili ukupnog) kardiovaskularni rizik. Ovaj je pristup danas općeprihvaćen i već je uključen u preporuke ESH/ESC za hipertenziju 2003. i 2007. godine. Ovaj
koncept se temelji na činjenici da samo mali dio populacije osoba s hipertenzijom ima samo povišen krvni tlak, dok većina ima i druge kardiovaskularne čimbenike rizika. Štoviše, koegzistencija povišenog krvnog tlaka i drugih čimbenika KV rizika može se međusobno pojačavati i kumulativno rezultirati većim ukupnim KV rizikom od zbroja pojedinačnih komponenti. Konačno, u visokorizičnih osoba taktika antihipertenzivne terapije (započinjanje i intenzitet liječenja, primjena kombinacija lijekova itd., vidi odjeljak 4, 5, 6 i 7), kao i druge vrste liječenja, mogu se razlikovati od one u bolesnika iz skupine niskog rizika. Postoje dokazi da je visokorizičnim pacijentima teže postići kontrolu krvnog tlaka i vjerojatnije je da će trebati antihipertenzivnu terapiju u kombinaciji s drugim lijekovima, na primjer, zajedno s aktivnom terapijom za snižavanje lipida. Kako bi se maksimizirala troškovna učinkovitost liječenja hipertenzije, pristupi liječenju trebaju uzeti u obzir ne samo razine krvnog tlaka, već i ukupni kardiovaskularni rizik.
Budući da apsolutni ukupni kardiovaskularni rizik uvelike ovisi o dobi, može biti nizak u mladih bolesnika čak i kada se visoki krvni tlak kombinira s drugim čimbenicima rizika. No, uz neadekvatno liječenje, takvo se stanje godinama kasnije može transformirati u djelomično ireverzibilno visokorizično stanje. Kod mladih ljudi terapijske odluke najbolje je donositi na temelju rezultata kvantitativne procjene relativnog rizika ili određivanjem "srčane dobi" i "vaskularne dobi".
Još jednom treba naglasiti važnost dijagnostike krajnjeg oštećenja organa, budući da asimptomatske promjene na nekoliko organa povezanih s hipertenzijom ukazuju na progresiju kardiovaskularnog kontinuuma, što uvelike povećava rizik iznad razine koja ovisi samo o čimbenicima rizika. Identifikacija asimptomatskog oštećenja ciljnog organa pokrivena je u zasebnom odjeljku koji govori o dokazima za dodatni rizik povezan sa svakim subkliničkim poremećajem. Više od deset godina u međunarodnim smjernicama za liječenje hipertenzije (WHO, 1999; WHO / International Society of Hypertension, 2003; ESH / ESC preporuke
2003. i 2007.) KV rizik je podijeljen u različite kategorije na temelju krvnog tlaka, prisutnosti KV čimbenika rizika, asimptomatskog oštećenja ciljnog organa, dijabetesa, simptomatske KV bolesti i kronične bubrežne bolesti (CKD). ESC smjernice za prevenciju iz 2012. pridržavaju se istog načela.
Klasifikacija na nizak, srednji, visoki i vrlo visoki rizik u ovim je smjernicama zadržana i odnosi se na 10-godišnji rizik od kardiovaskularne smrtnosti, kako je definirano u ESC smjernicama za prevenciju. Procjena ukupnog kardiovaskularnog rizika. U određenim podskupinama pacijenata, kao što su oni s već postojećom kardiovaskularnom bolešću, dijabetesom, koronarnom bolesti srca ili istaknutim pojedinačnim čimbenicima rizika, procjena ukupnog KV rizika je jednostavan zadatak.
U svim navedenim stanjima ukupni kardiovaskularni rizik je visok ili vrlo visok, što diktira potrebu za intenzivnim mjerama za njegovo smanjenje. No, veliki broj hipertoničara ne spada ni u jednu od navedenih kategorija. Iz tog razloga, da bi se bolesnici svrstali u skupine niskog, srednjeg, visokog ili vrlo visokog rizika, potrebno je koristiti modele za izračun ukupne srčane frekvencije.
vaskularni rizik, što omogućuje odgovarajuću prilagodbu terapijskih pristupa. Razvijeno je nekoliko računalnih tehnika za izračunavanje ukupnog kardiovaskularnog rizika. Nedavno je objavljen pregled njihovog značaja i ograničenja. Model sustavne procjene koronarnog rizika (SCORE) razvijen je iz velikih europskih kohortnih studija. Omogućuje vam izračunavanje rizika od smrti od kardiovaskularnih (ne samo koronarnih) bolesti u sljedećih 10 godina, na temelju dobi, spola, pušenja, ukupnog kolesterola i SBP-a. Pomoću modela SCORE prilagođene su tablice rizika za pojedine zemlje, posebice za mnoge zemlje u Europi. Za međunarodnu upotrebu pripremljena su dva skupa tablica: jedan za zemlje visokog rizika i jedan za zemlje niskog rizika.
Zbog produljenja životnog vijeka i starenja svjetske populacije, arterijska hipertenzija je poprimila status epidemije i globalnog problema čovječanstva. Posljednja desetljeća istraživanja u kardiologiji posvećena su ovom problemu, proučavala su značajke tijeka, njegov doprinos formiranju kardiovaskularnog rizika i smrtnosti u odsutnosti, nepravovremenom ili neadekvatnom liječenju. Zbog činjenice da arterijska hipertenzija često počinje u mladoj dobi i tijekom vremena, u nedostatku odgovarajućeg liječenja, formira uzročni kompleks koji dovodi do stvaranja drugih kardiovaskularnih bolesti i pogoršava tijek ekstrakardijalnih nosologija.
Učinak hipertenzije na kardiovaskularni rizik
Proteklih desetljeća provedena su brojna klinička i epidemiološka istraživanja u području liječenja arterijske hipertenzije i tijeka hipertenzije. Dobiveni rezultati pokazali su značaj negativnog utjecaja hipertenzije na rizik od kardiovaskularnih događaja, uklj. što dovodi do smrti zbog smrtonosnih komplikacija. Dokazano je da je arterijska hipertenzija izravno povezana s povećanjem broja moždanih udara i slučajeva koronarne arterijske bolesti (koronarne bolesti srca), uklj. što rezultira smrću zbog ovih bolesti. Tako je oko 67% slučajeva moždanog udara i više od 50% potvrđenih dijagnoza koronarne bolesti uzrokovano i povezano s arterijskom hipertenzijom. Samo razmislite o ovim brojevima. Ako se arterijska hipertenzija ne liječi, bolest godišnje odnese živote 7 milijuna ljudi, a uzrokuje i invaliditet 64 milijuna pacijenata! I, bez sumnje, najbliža međuovisnost uočena je između arterijske hipertenzije i moždanog udara - kardiovaskularnih katastrofa koje se zapravo ne mogu liječiti i najčešće imaju smrtni ishod.
Arterijska hipertenzija i druge bolesti
Uzročna veza između hipertenzije i rizika od nekardiovaskularnih problema manje je poznata. Istodobno, postoje česte korelacije visokog krvnog tlaka s bolestima kao što su bubrežna disfunkcija i dijabetes melitus. Na primjer, liječenje arterijske hipertenzije neće biti dovoljno učinkovito ako se pacijentu dijagnosticira dijabetička nefropatija, stoga se u dinamici patološki ishodi ovih bolesti uvijek međusobno pogoršavaju. Ako se gore navedene bolesti javljaju u pozadini hipertenzije, one zauzvrat služe kao dodatni čimbenik rizika, zbog čega se sama arterijska hipertenzija pogoršava. Takve situacije zahtijevaju individualni kombinirani pristup liječenju.
Ozbiljnost hipertenzije i razine rizika
Stupanj ozbiljnosti arterijske hipertenzije i potrebno liječenje određuje se ovisno o razini tlaka pacijenta, kao io prisutnosti popratnih štetnih čimbenika koji pogoršavaju situaciju i kompliciraju liječenje (spol, dob, prekomjerna tjelesna težina, pušenje, nasljedstvo, popratna KVB itd.). Prema preporukama međunarodnih stručnjaka, u nedostatku drugih čimbenika kardiovaskularnog rizika, ciljna razina krvnog tlaka je<140/90 мм рт. ст. Ученые приводят доказательства того, что риск кардиоваскулярных событий и смертность значительно возрастают, начиная с цифр повышенного нормального давления.
Arterijska hipertenzija glavni je uzrok mnogih KVB. Postojeća hipertenzija značajno pogoršava prognozu zdravlja i života bolesnika.
Kako bi se procijenio kombinirani učinak nekoliko čimbenika rizika na apsolutni rizik od teških kardiovaskularnih bolesti, stručnjaci WHO-ISH predložili su stratifikaciju rizika na "nizak", "srednji", "visok" i "vrlo visok". U svakoj kategoriji rizik se izračunava na temelju informacija o prosječnom 10-godišnjem riziku od nefatalnog infarkta miokarda i moždanog udara, smrti od kardiovaskularnih bolesti u Framingham studiji.
Faktori rizika
Ozljeda ciljnog organa (HB stadij II, WHO 1993.)
Popratna (pridružena) klinička stanja (HA stadij III, WHO 1993.)
Glavni:
- žene starije od 65 godina;
- muškarci stariji od 55 godina;
- muškarci ispod 55 godina i žene ispod 65 godina s obiteljskom poviješću ranih kardiovaskularnih bolesti;
- pušači;
- osobe s razinom kolesterola iznad 6,5 mmol / l .;
- boluje od dijabetesa.
Dodatni* čimbenici rizika koji nepovoljno utječu na liječenje bolesnika s hipertenzijom:
- povećanje LDL-C;
- mikroalbuminurija kod dijabetesa;
- povećanje fibrinogena;
- smanjenje HDL-C;
- pretilost;
- održavanje sjedilačkog načina života;
- socioekonomska rizična skupina.
Proteinurija i/ili kreatininemija 1,2-2,0 mg/dl. Rentgenski ili ultrazvučni znakovi aterosklerotskih plakova Žarišno ili generalizirano suženje retinalnih arterija Hipertrofija lijeve klijetke (EKG, ehokardiografija ili radiografija).
Srčana bolest
Disecirajuća aneurizma aorte
periferne arterije.
Hipertenzivna retinopatija
Eksudati ili krvarenja.
Edem vidnog živca
Distribucija arterijske hipertenzije (hipertenzije) prema stupnju rizika - stratifikacija rizika u bolesnika s hipertenzijom
28.08.2018
Dana 9. lipnja u okviru Kongresa Europskog društva za proučavanje arterijske hipertenzije (ESH) predstavljen je nacrt novih ESH/ESC Smjernica za liječenje arterijske hipertenzije (AH) koje će unijeti značajne promjene u pristupi liječenju bolesnika s hipertenzijom.
Definicija i klasifikacija hipertenzije
Stručnjaci ESH/ESC odlučili su ostaviti prethodne preporuke nepromijenjenima i krvni tlak (KT) ovisno o razini zabilježenoj tijekom “uredskog” mjerenja (odnosno mjerenja kod liječnika na pregledu u klinici), klasificirati na “optimalan”, “normalan”. “, „visoka normala” i 3 stupnja hipertenzije (preporučeni stupanj I, razina dokaza C). U ovom slučaju, AH se definira kao porast "uredskog" sistoličkog krvnog tlaka (SBP) ≥140 mm Hg. Umjetnost. i/ili dijastolički krvni tlak (DBP) ≥90 mm Hg. Umjetnost.
Međutim, s obzirom na važnost mjerenja krvnog tlaka "izvan ureda" i razlike u razinama krvnog tlaka u bolesnika s različitim metodama mjerenja, ESH/ESC Preporuka za liječenje hipertenzije (2018.) uključuje klasifikaciju referentnih razina krvnog tlaka za klasifikaciju hipertenzije korištenjem "kućnog" samomjerenja i ambulantnog praćenja AT (AMAD) (Tablica 1).

Uvođenjem ove klasifikacije omogućeno je dijagnosticiranje hipertenzije na temelju mjerenja krvnog tlaka izvan ordinacije, kao i različitih kliničkih oblika hipertenzije, prvenstveno „maskirane hipertenzije” i „maskirane normotenzije” (hipertenzije bijele kute).
Dijagnostika
Za postavljanje dijagnoze hipertenzije liječniku se preporuča ponovno mjerenje krvnog tlaka "u ordinaciji" prema nepromijenjenoj metodi ili procjena mjerenja krvnog tlaka "izvan ordinacije" (kućna samokontrola). mjerenje ili AMAD) ako je to organizacijski i ekonomski izvedivo. Stoga, iako se mjerenje u ordinaciji preporučuje za probir hipertenzije, mjerenje krvnog tlaka izvan ordinacije može se koristiti za postavljanje dijagnoze. Mjerenje krvnog tlaka izvan ordinacije (samomjerenje kod kuće i/ili AMAD) preporučuje se u određenim kliničkim situacijama (Tablica 2).

Osim toga, AMAD se preporučuje za procjenu razine krvnog tlaka noću i stupnja njegovog sniženja (u bolesnika s apnejom za vrijeme spavanja, šećernom bolešću (DM), kroničnom bubrežnom bolešću (CKD), endokrinim oblicima hipertenzije, poremećenom autonomnom regulacijom, itd.).
Prilikom provođenja probirnog ponovnog mjerenja „uredskog“ KT, ovisno o dobivenom rezultatu, ESH/ESC Smjernice za liječenje hipertenzije (2018.) predlažu dijagnostički algoritam koji koristi druge metode mjerenja KT (slika 1).

Neriješeno, sa stajališta stručnjaka ESH/ESC-a, ostaje pitanje koju metodu mjerenja krvnog tlaka primijeniti u bolesnika s trajnom fibrilacijom atrija. Također nema dokaza iz velikih komparativnih studija da bilo koja metoda mjerenja krvnog tlaka izvan ordinacije ima prednost u predviđanju velikih kardiovaskularnih događaja u usporedbi s praćenjem krvnog tlaka u ordinaciji tijekom terapije.
Procjena kardiovaskularnog rizika i njegovo smanjenje
Metodologija procjene ukupnog KV rizika nije se mijenjala i potpunije je predstavljena u ESC Smjernicama za prevenciju kardiovaskularnih bolesti (2016.). Za procjenu rizika u bolesnika s AH 1. stupnja predlaže se korištenje europske skale za procjenu rizika SCORE. Međutim, ukazuje se da prisutnost čimbenika rizika koji nisu uzeti u obzir SCORE ljestvicom može značajno utjecati na ukupni KV rizik u bolesnika s hipertenzijom.
Dodani su novi čimbenici rizika, kao što su razina mokraćne kiseline, rani početak menopauze u žena, psihosocijalni i socioekonomski čimbenici, broj otkucaja srca (HR) u mirovanju >80 otkucaja u minuti (Tablica 3).

Također, na procjenu KV rizika kod hipertenzivnih bolesnika utječu prisutnost oštećenja ciljnih organa (TOI) i dijagnosticirane KV bolesti, DM ili bubrežna bolest. U preporukama ESH/ESC (2018.) nisu napravljene značajne promjene u odnosu na otkrivanje POM-a u bolesnika s hipertenzijom.
Kao i do sada, u ponudi su osnovne pretrage: elektrokardiografska (EKG) studija u 12 standardnih odvoda, određivanje omjera albumin/kreatinin u urinu, izračun brzine glomerularne filtracije prema razini kreatinina u plazmi, fundoskopija i niz dodatnih metode za detaljniju detekciju POM-a, posebice ehokardiografija za procjenu hipertrofije lijeve klijetke (LVH), ultrazvuk za procjenu debljine karotidnog kompleksa intima-medija i dr.
Imajte na umu izuzetno nisku osjetljivost EKG metode za otkrivanje LVH. Dakle, kada se koristi Sokolov-Lyonov indeks, osjetljivost je samo 11%. To znači veliki broj lažno negativnih rezultata u detekciji LVH, ako se uz negativan EKG nalaz ne napravi ehokardiografija s izračunom indeksa mase miokarda.
Predložena je klasifikacija stadija AH, uzimajući u obzir razinu krvnog tlaka, prisutnost POM-a, popratne bolesti i ukupni KV rizik (Tablica 4).
 Ova klasifikacija omogućuje procjenu bolesnika ne samo prema razini krvnog tlaka, već prvenstveno prema njegovom ukupnom KV riziku.
Ova klasifikacija omogućuje procjenu bolesnika ne samo prema razini krvnog tlaka, već prvenstveno prema njegovom ukupnom KV riziku.
Ističe se da u bolesnika s umjerenim i višim stupnjem rizika nije dovoljno samo sniziti krvni tlak. Obvezno im je imenovanje statina, koji uz postignutu kontrolu krvnog tlaka dodatno smanjuju rizik od infarkta miokarda za trećinu i rizik od moždanog udara za četvrtinu. Također se napominje da je slična korist postignuta primjenom statina u bolesnika s nižim rizikom. Ove preporuke značajno proširuju indikacije za primjenu statina u bolesnika s hipertenzijom.
Nasuprot tome, indikacije za primjenu antitrombocitnih lijekova (prvenstveno niske doze acetilsalicilne kiseline) ograničene su na sekundarnu prevenciju. Njihova primjena preporuča se samo bolesnicima s dijagnosticiranom KV bolešću i ne preporučuje se hipertoničarima bez KV bolesti, bez obzira na ukupni rizik.
Početak terapije
Pristupi započinjanju terapije u bolesnika s hipertenzijom doživjeli su značajne promjene. Prisutnost vrlo visokog kardiovaskularnog rizika u bolesnika zahtijeva hitan početak farmakoterapije čak i kod visokog normalnog krvnog tlaka (slika 2).

Uvođenje farmakoterapije preporuča se i kod starijih bolesnika iznad 65 godina, ali ne starijih od 90 godina, ali se ne preporučuje ukidanje farmakoterapije antihipertenzivima nakon navršenih 90 godina života, ako je dobro podnose.
Ciljani BP
O promjeni ciljnih vrijednosti krvnog tlaka aktivno se raspravljalo u posljednjih 5 godina, a zapravo je pokrenuto tijekom pripreme Preporuka Zajedničkog odbora SAD-a o prevenciji, dijagnostici i liječenju visokog krvnog tlaka (JNC 8), koje su objavljene 2014. Stručnjaci koji su pripremili JNC 8 Smjernice zaključili su da su opservacijske studije pokazale povećanje kardiovaskularnog rizika već pri razinama SBP-a ≥115 mmHg. Art., I u -randomiziranim -studijama koje su koristile antihipertenzivne lijekove, zapravo je dokazana samo korist snižavanja SBP-a na vrijednosti od 150 mm Hg. Umjetnost. .
Kako bi se riješio ovaj problem, pokrenuta je studija SPRINT, u kojoj je randomizirano 9361 visokorizičnih KV pacijenata sa SBP ≥130 mm Hg. Umjetnost. bez SD-a. Bolesnici su podijeljeni u dvije skupine, od kojih je jednoj SKT smanjen na vrijednosti<120 мм рт. ст. (интенсивная терапия), а во второй - <140 мм рт. ст. (стандартная терапия).
Kao rezultat toga, broj velikih kardiovaskularnih događaja bio je 25% manji u skupini na intenzivnoj njezi. Rezultati studije SPRINT postali su baza dokaza za ažurirane američke preporuke objavljene 2017., koje postavljaju ciljane razine za smanjenje SBP-a<130 мм рт. ст. для всех больных АГ с установленным СС заболеванием или расчетным риском СС событий >10% u sljedećih 10 godina.
 Stručnjaci ESH/ESC ističu da je u studiji SPRINT mjerenje krvnog tlaka provedeno metodom koja se razlikuje od tradicionalnih metoda mjerenja, a to je: mjerenje je obavljeno na dogovorenom terminu u klinici, ali je sam pacijent mjerio krvni tlak automatskim aparatom. uređaj.
Stručnjaci ESH/ESC ističu da je u studiji SPRINT mjerenje krvnog tlaka provedeno metodom koja se razlikuje od tradicionalnih metoda mjerenja, a to je: mjerenje je obavljeno na dogovorenom terminu u klinici, ali je sam pacijent mjerio krvni tlak automatskim aparatom. uređaj.
Ovom metodom mjerenja razina krvnog tlaka niža je nego kod "uredskog" mjerenja krvnog tlaka od strane liječnika za otprilike 5-15 mm Hg. čl., što treba uzeti u obzir pri interpretaciji podataka SPRINT studije. Zapravo, razina krvnog tlaka postignuta u skupini intenzivne njege u studiji SPRINT približno odgovara razini SBP-a od 130-140 mmHg. Umjetnost. uz "uredsko" mjerenje krvnog tlaka kod liječnika.
Osim toga, autori ESH/ESC smjernica za liječenje hipertenzije (2018.) citiraju veliku kvalitativno provedenu meta-analizu koja pokazuje značajnu korist od smanjenja SKP-a za 10 mmHg. Umjetnost. s početnim SBP 130-139 mm Hg. Umjetnost. (Tablica 5).
Slični rezultati dobiveni su u drugoj meta-analizi, koja je, osim toga, pokazala značajnu korist od snižavanja DBP-a.<80 мм рт. ст. .
Na temelju ovih studija, ESH/ESC smjernice za liječenje hipertenzije (2018.) postavljaju ciljnu razinu sniženja SBP-a za sve hipertenzivne bolesnike.<140 мм рт. ст., что несколько отличает на первый взгляд новые европейские рекомендации от рекомендаций, принятых в 2017 году в США , которые определили для всех больных АГ целевой уровень САД <130 мм рт. ст.
No, daljnji europski stručnjaci predlažu algoritam za postizanje ciljnih razina krvnog tlaka prema kojemu, ako se dosegne razina SBP-a,<140 мм рт. ст. и хорошей переносимости терапии следует снизить уровень САД <130 мм рт. ст. (табл. 6). Таким образом, этот алгоритм фактически устанавливает целевой уровень САД <130 мм рт. ст., однако разбивает на два этапа процесс его достижения.

Osim toga, postavljena je i ciljna razina DBP-a.<80 мм рт. ст. независимо от СС риска и сопутствующей патологии. Следует помнить, что чрезмерное снижение уровня ДАД (критическим является уровень ДАД <60 мм рт. ст.) приводит к увеличению риска СС катастроф, что подтвердилось также и в исследовании SPRINT, и необходимо его избегать. Рекомендации ESH/ESC по лечению АГ (2018) устанавливают также целевые уровни САД для отдельных категорий больных АГ (табл. 7).

Podjela bolesnika u skupine unosi neka pojašnjenja u ciljane razine SBP-a. Stoga se u bolesnika u dobi od 65 godina i starijih preporučuje postići ciljane razine SBP od 130 do<140 мм рт. ст., а у больных до 65 лет рекомендуется более жесткий контроль АД и достижение целевого САД от 120 до <130 мм рт. ст.
Također se preporučuje stroga kontrola kako bi se postigao ciljani sistolički krvni tlak.<130 мм рт. ст. у больных с сопутствующим СД или ишемической болезнью сердца. Достижение целевого уровня САД от 120 до <130 мм рт. ст. также рекомендовано больным после перенесенного инсульта или транзиторной ишемической атаки, однако класс рекомендации более низкий, как и уровень доказательств.
U bolesnika s CKD preporučuje se manje stroga kontrola krvnog tlaka kako bi se postigao ciljani SBP od 130 do<140 мм рт. ст. Таким образом, для большинства больных АГ рекомендован целевой уровень САД <130 мм рт. ст. при офисном измерении АД за исключением пациентов от 65 лет и старше и больных с сопутствующей ХБП, что фактически максимально приближает новые Рекомендации ESH/ESC по лечению АГ (2018) к опубликованным в 2017 году американским рекомендациям .
Postizanje kontrole krvnog tlaka kod bolesnika ostaje izazov. U većini slučajeva u Europi krvni je tlak kontroliran u manje od 50% bolesnika. S obzirom na nove ciljne razine krvnog tlaka, neučinkovitost monoterapije u većini slučajeva i smanjenje privrženosti bolesnika liječenju proporcionalno broju uzetih tableta, predložen je sljedeći algoritam za postizanje kontrole krvnog tlaka (slika 3).

- Hipertenzija se može dijagnosticirati na temelju ne samo "uredskog", već i "izvan uredskog" mjerenja krvnog tlaka.
- Početak farmakoterapije pri visokom normalnom KT u bolesnika s vrlo visokim KV rizikom, kao i kod bolesnika s AH 1 stupnja i niskim KV rizikom, ako promjena stila života ne dovodi do kontrole KT. Započnite farmakoterapiju kod starijih bolesnika ako je dobro podnose.
- Postavljanje ciljane razine SBP-a<130 мм рт. ст. у большинства больных, достигаемого в два этапа, после снижения САД <140 мм рт. ст. и хорошей переносимости терапии.
- Novi algoritam za postizanje kontrole krvnog tlaka u bolesnika.
Književnost
1. Williams, Mancia, et al. 2018 ESH/ESC Smjernice za liječenje arterijske hipertenzije. European Heart Journal. 2018, tisak.
2. Piepoli M. F., HoesA. W., AgewallS., AlbusC., BrotonsC., CatapanoA. L., CooneyM. T., CorraU., CosynsB., DeatonC., Graham I., HallM. S., HobbsF. D.R., Lochen M. L., LollgenH., Marques-Vidal P., PerkJ., PrescottE., RedonJ., RichterD. J., Sattar N., SmuldersY., TiberiM., van der WorpH. B., van DisI., VerschurenW. M.M., BinnoS. ESC Skupina za znanstvene dokumente. Europske smjernice za prevenciju kardiovaskularnih bolesti u kliničkoj praksi iz 2016.: Šesta zajednička radna skupina Europskog kardiološkog društva i drugih društava za prevenciju kardiovaskularnih bolesti u kliničkoj praksi (sastavljena od predstavnika 10 društava i pozvanih stručnjaka). Razvijen uz poseban doprinos Europske udruge za kardiovaskularnu prevenciju i rehabilitaciju (EACPR). European Heart Journal. 2016. 1. kolovoza; 37 (29): 2315-2381.
3. Izvješće članova panela imenovanih u Osmo zajedničko nacionalno povjerenstvo (JNC 8) JAMA iz 2014. Smjernice za liječenje visokog krvnog tlaka u odraslih osoba utemeljene na dokazima. 2014.; 311 (5): 507-520.
4. Istraživačka grupa SPRINT. N.Engl. J.Med. 2015.; 373:2103-2116.
5. Whelton P. K., CareyR. M., Aronow W. S., CaseyD. E.Jr., Collins K. J., Dennison HimmelfarbC., DePalma S.M., GiddingS., JamersonK. A., JonesD. W ., MacLaughlin E.J., Muntner P., OvbiageleB., SmithS. C.Jr., SpencerC. C., StaffordR. S., TalerS. J., ThomasR. J., Williams K. A.Sr., Williamson J. D., Wright J. T.Jr. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Smjernice za prevenciju, otkrivanje, procjenu i upravljanje visokim krvnim tlakom u odraslih: Izvješće Američkog koledža kardiologa /Radna skupina Američkog udruženja za srce o smjernicama kliničke prakse. hipertenzija. lipnja 2018.; -
71-(6): e13-e115.
6. EttehadD., EmdinC. A., KiranA., AndersonS. G., CallenderT., EmbersonJ., ChalmersJ., RodgersA., RahimiK. Snižavanje krvnog tlaka za prevenciju kardiovaskularnih bolesti i smrti: sustavni pregled i meta-analiza . Lanceta. 2016. 5. ožujka; 387 (10022): 957-967.
7. Thomopoulos C., Parati G., Zanchetti A. Učinci sniženja krvnog tlaka na incidenciju ishoda kod hipertenzije: 7. Učinci više vs. manje intenzivno snižavanje krvnog tlaka i različite postignute razine krvnog tlaka - ažurirani pregled i meta-analize randomiziranih ispitivanja. J.Hypertens. 2016. tra; 34 (4): 613-22.
Tematski broj "Kardiologija, reumatologija, kardiokirurgija" broj 3 (58) cherven 2018.
30.11.2019 Kardiologija Neurologija Zbrinjavanje bolesnika s nevalvularnom fibrilacijom atrija nakon intrakranijalnog krvarenja: tandem neurologa i kardiologa
25.-27. proljeća u Kijevu, XX. Nacionalni kongres kardiologa Ukrajine veliki je forum koji tradicionalno poziva na aktivan priljev i znanstvenika i liječnika. Znanstveni program kongresa godinama je klevetao široku lepezu interdisciplinarnih kliničkih problema, a jedan od najvažnijih bilo je kardiocerebralno oštećenje. Zocrema, mnogo je dopovídey bilo povezano s praktičnim aspektima liječenja bolesnika s nevalvularnom fibrilacijom atrija (NAF), budući da je to daleko najvažniji čimbenik rizika za razvoj cerebralnog moždanog udara....
29.11.2019 Kardiologija Novi pogled na prevenciju uzimanja acetilsalicilne kiseline u bolesnika sa šećernom bolešću
Prevalencija cerebrodijabetesa (CB) u svijetu je u stalnom porastu u bogatim zemljama u razvoju, već na 10% (Fras Z., 2019.). Prema procjenama, u 2017. godini u Europi je blizu 60 milijuna odraslih osoba oboljelo od CD-a tipa 2, a kod polovice njih bolest je ostala nedijagnosticirana (Cosentino F. i sur., 2019.). ...
MINISTARSTVO ZDRAVLJA RUSKE FEDERACIJE
DIJAGNOSTIKA I LIJEČENJE ARTERIJSKE HIPERTENZIJE
MOSKVA 2013
POPIS KRATICA I SIMBOLA
AH – arterijska hipertenzija BP – krvni tlak
AHP – antihipertenzivi AGT – antihipertenzivna terapija AK – antagonisti kalcija
ACTH – povezana klinička stanja ACTH – adrenokortikotropni hormon AO – abdominalna pretilost ARP – aktivnost renina u plazmi BA – bronhijalna astma β-AB – beta-blokator ARB – blokator AT1 receptora
VNOK - Sverusko znanstveno društvo kardiologa GB - hipertenzija HC - hipertenzivna kriza
LVH, hipertrofija lijeve klijetke DBP, dijastolički krvni tlak DLP, dislipidemija
EOH - Europsko društvo za hipertenziju ESC - Europsko kardiološko društvo IAAH - izolirana ambulantna hipertenzija
ACE inhibitor - inhibitor angiotenzin-konvertirajućeg enzima CAD - koronarna bolest srca ICAH - izolirana klinička arterijska hipertenzija MI - infarkt miokarda
LVMI - indeks mase miokarda lijeve klijetke BMI - indeks tjelesne mase
ISAH - izolirana sistolička arterijska hipertenzija CT - kompjutorizirana tomografija LV - lijeva klijetka srca MAU - mikroalbuminurija MI - moždani udar
MRA - magnetna rezonantna angiografija MRI - magnetska rezonancija MS - metabolički sindrom IGT - poremećena tolerancija glukoze OB - stil života AKS - akutni koronarni sindrom OT - opseg struka
THC – ukupni kolesterol POM – oštećenje ciljnog organa
RAAS - sustav renin-angiotenzin-aldosteron RLZh - radijus lijeve klijetke
RMOAG - Rusko medicinsko društvo za arterijsku hipertenziju RF - Ruska Federacija SBP - sistolički krvni tlak DM - dijabetes melitus
SBP - samokontrola krvnog tlaka GFR - brzina glomerularne filtracije
ABPM, 24-satno mjerenje krvnog tlaka OSAS, sindrom opstruktivne apneje u snu KVB, kardiovaskularne bolesti KVB, kardiovaskularne komplikacije TG, trigliceridi
PVLV – debljina stražnje stijenke lijevog ventrikula TIA – tranzitorni ishemijski napad IMT – debljina intime-medije Ultrazvuk – ultrazvučni pregled FC – funkcionalna klasa FR – faktor rizika
KOPB - kronična opstruktivna plućna bolest CRF - kronično zatajenje bubrega HDL kolesterol - kolesterol lipoproteina visoke gustoće
LDL kolesterol - lipoproteinski kolesterol niske gustoće CHF - kronično zatajenje srca CVD - cerebrovaskularna bolest EKG - elektrokardiogram EchoCG - ehokardiografija
MDRD – Modifikacija prehrane kod bubrežne bolesti SCORE – Sistemska procjena koronarnog rizika
UVOD |
||
OSNOVNI POJMOVI I DEFINICIJE |
||
2.1. Definicije |
||
2.2. Određivanje stupnja povećanja krvnog tlaka |
||
2.3. Čimbenici koji utječu na prognozu. Procjena ukupnog (totalnog) kardiovaskularnog |
||
vaskularni rizik |
||
bolesnika s hipertenzijom |
||
2.5. Formulacija dijagnoze |
||
DIJAGNOSTIKA |
||
3.1. Pravila za mjerenje krvnog tlaka |
||
3.1.1. Metode mjerenja krvnog tlaka |
||
3.1.2 Položaj bolesnika |
||
3.1.3 Uvjeti za mjerenje krvnog tlaka |
||
3.1.4 Oprema |
||
3.1.5 Višestrukost mjerenja krvnog tlaka |
||
3.1.6 Tehnika mjerenja |
||
3.1.7.Metoda samokontrole krvnog pritiska |
||
3.1.8.Način dnevnog praćenja krvnog tlaka |
||
3.1.9. Kliničke indikacije za primjenu ABPM i SCAD u dijagnostici |
||
3.1.10. Centralni krvni tlak |
||
3.2. Metode ispitivanja |
||
3.2.1 Prikupljanje anamneze o RF |
||
3.2.2 Fizikalni pregled |
||
3.2.3. Laboratorijske i instrumentalne metode istraživanja |
||
3.2.4. Pregled za procjenu stanja POM |
||
KVB, KVB i KBB u bolesnika s hipertenzijom. |
||
TAKTIKA LIJEČENJA BOLESNIKA S AH |
||
4.1. Ciljevi terapije |
||
4.2. Opća načela liječenja bolesnika |
||
4.2.1 Intervencije u načinu života |
||
4.3. Medicinska terapija |
||
4.3.1 Izbor antihipertenziva |
||
4.3.2 Usporedba taktike mono- i kombinirane farmakoterapije |
||
4.4. Terapija za korekciju RF i komorbiditeta |
||
DINAMIČKO PROMATRANJE |
||
ZNAČAJKE LIJEČENJA AH U POJEDINIM SKUPINAMA BOLESNIKA |
||
6.1. Hipertenzija bijele kute |
||
6.2. "Maskirana" hipertenzija |
||
6.3. hipertenzija u starijih osoba |
||
6.4. AH kod mladih ljudi |
||
6.5. AH i metabolički sindrom (MS) |
||
6.6. hipertenzija i dijabetes melitus (DM) |
||
6.7. Hipertenzija i cerebrovaskularna bolest (KVB) |
||
6.8. hipertenzija i ishemijska bolest srca |
||
6.9. AH i CHF |
||
6.10. Ateroskleroza, arterioskleroza i periferna arterijska bolest |
||
6.11. hipertenzija i oštećenje bubrega |
||
6.12. hipertenzija kod žena |
||
6.13. Hipertenzija u kombinaciji s plućnim bolestima |
||
6.14. Hipertenzija i sindrom opstruktivne apneje u snu (OSAS) |
||
6.15. Fibrilacija atrija (AF) |
||
6.16. Seksualna disfunkcija (PD) |
||
6.17. Refraktorna hipertenzija |
||
6.18. Maligna hipertenzija (MAH) |
||
DIJAGNOSTIKA I LIJEČENJE SEKUNDARNE AH |
||
7.1. Klasifikacija sekundarne hipertenzije |
|
7.2. hipertenzija povezana s bolešću bubrega |
|
7.2.1. AH u kroničnom glomerulonefritisu (CGN) |
|
7.2.2. AH u kroničnom pijelonefritisu (CP) |
|
7.2.3. AH u dijabetičkoj nefropatiji (DN) |
|
7.3. hipertenzija kod bolesti bubrežne arterije |
|
7.4. Endokrina hipertenzija |
|
7.4.1 Feokromocitom (PC) |
|
7.4.2 AH u primarnom hiperaldosteronizmu |
|
7.5. AH kod lezija velikih arterijskih žila |
|
7.5.1 Nespecifični aortoarteritis |
|
7.5.2 Koarktacija aorte |
|
8. HITNI SLUČAJI |
|
8.1. Komplicirana hipertenzivna kriza |
|
8.2. Nekomplicirana hipertenzivna kriza |
|
9. POVEĆANJE SVIJESTI PACIJENATA S AH O PROBLEMIMA |
|
PREVENCIJA KOMPLIKACIJA HIPERTENZIJE |
|
10. ZAKLJUČAK |
|
1. UVOD
Arterijska hipertenzija (AH) vodeći je čimbenik rizika za razvoj kardiovaskularnih (infarkt miokarda, moždani udar, koronarna arterijska bolest, kronično zatajenje srca), cerebrovaskularnih (ishemični ili hemoragijski moždani udar, prolazni ishemijski napad) i bubrežnih bolesti (kronična bubrežna bolest). Kardiovaskularne i cerebrovaskularne bolesti, koje se u službenim statistikama predstavljaju kao bolesti krvožilnog sustava (KVB), vodeći su uzroci smrti u Ruskoj Federaciji, čineći više od 55% smrti među umrlima od svih uzroka.
U suvremenom društvu postoji značajna prevalencija hipertenzije, koja prema stranim studijama čini 30-45% među odraslom populacijom, a prema ruskim studijama oko 40%. U ruskoj populaciji, prevalencija hipertenzije među muškarcima je nešto veća, u nekim regijama doseže 47%, dok je među ženama prevalencija hipertenzije oko 40%.
2. OSNOVNI POJMOVI I DEFINICIJE
2.1. Definicije.
Pod pojmom "arterijska hipertenzija" podrazumijeva se sindrom povišenog sistoličkog krvnog tlaka (SKT) > 140 mm Hg. Umjetnost. i/ili dijastolički krvni tlak (DBP) > 90 mm Hg. Umjetnost. Ovi pragovi krvnog tlaka temelje se na randomiziranim kontroliranim ispitivanjima (RCT) koja su pokazala izvedivost i dobrobit liječenja za snižavanje ovih razina krvnog tlaka u bolesnika s "hipertenzijom" i "simptomatskom hipertenzijom". Pojam "hipertenzija" (AH), koji je predložio G.F. Lang 1948. odgovara terminu "esencijalna hipertenzija" koji se koristi u inozemstvu. Hipertenzija se općenito shvaća kao kronična bolest u kojoj povećanje krvnog tlaka nije povezano s identificiranjem očitih uzroka koji dovode do razvoja sekundarnih oblika hipertenzije. Među svim oblicima AH prevladava GB, njegova prevalencija je preko 90%. Zbog činjenice da je GB bolest koja ima različite kliničke i patogenetske varijante tijeka u literaturi se umjesto pojma "hipertenzija" koristi termin "arterijska hipertenzija".
2.2. Određivanje stupnja povećanja krvnog tlaka.
Klasifikacija razina krvnog tlaka u osoba starijih od 18 godina prikazana je u tablici 1. Ako vrijednosti SBP i DBP spadaju u različite kategorije, tada se stupanj hipertenzije procjenjuje u višoj kategoriji. Rezultati dnevnog praćenja krvnog tlaka (ABPM) i 7
Samokontrola krvnog tlaka (SBP) može pomoći u dijagnozi hipertenzije, ali ne zamjenjuje ponavljana mjerenja krvnog tlaka u zdravstvenoj ustanovi. Kriteriji za dijagnosticiranje hipertenzije temeljeni na rezultatima mjerenja ABPM, CAD i BP koje provodi liječnik su različiti, podaci su prikazani u tablici 2. Posebnu pozornost treba obratiti na granične vrijednosti AT pri kojima se dijagnosticira AH tijekom CAD - SBP ≥ 135 mmHg. i/ili DBP ≥ 85 mmHg
Kriteriji za povišen krvni tlak uglavnom su uvjetni, budući da postoji izravan odnos između razine krvnog tlaka i rizika od kardiovaskularnih bolesti (KVB), ovaj odnos počinje s relativno niskim vrijednostima - 110-115 mm Hg. Umjetnost. za CAD
i 70-75 mm Hg. Umjetnost. za TATU.
Na u osoba starijih od 50 godina SBP je bolji prediktor kardiovaskularnih komplikacija (KVS) od DBP, dok je u mlađih bolesnika
obratno. Kod starijih i senilnih osoba |
dodatni prediktivni |
||
vrijednost ima povećan pulsni tlak (razlika između SBP i DBP). |
|||
Tablica 1. Klasifikacija razina krvnog tlaka (mmHg) |
|||
Optimalno |
|||
Normalan |
|||
visoka normala |
|||
AH 1. stupnja |
|||
AG 2. stupnja |
|||
Hipertenzija 3. stupnja |
|||
Izolirano |
|||
sistolička hipertenzija * |
|||
* ISAG treba svrstati u 1, 2, 3 žlice. prema razini sistoličkog krvnog tlaka.
Tablica 2. Granice krvnog tlaka (mmHg) za dijagnozu arterijske hipertenzije prema različitim metodama mjerenja
SBP (mmHg) |
DBP (mmHg) |
||
Ured AD |
|||
Ambulantni BP |
|||
Dnevno (buđenje) |
|||
Noć (spavanje) |
|||
Dnevno |
|||
U osoba s visokom normalnom razinom krvnog tlaka na pregledu kod liječnika preporučljivo je provesti SCAD i/ili ABPM za razjašnjenje razine krvnog tlaka izvan medicinske ustanove,
a kao i dinamičko promatranje.
2.3. Čimbenici koji utječu na prognozu. Procjena općeg (ukupnog) kardiovaskularnog rizika.
Vrijednost krvnog tlaka je najvažniji, ali ne i jedini čimbenik koji određuje ozbiljnost hipertenzije, njezinu prognozu i taktiku liječenja. Od velike je važnosti procjena ukupnog kardiovaskularnog rizika (CVR), čiji stupanj ovisi o veličini krvnog tlaka, prisutnosti ili odsutnosti popratnih čimbenika rizika (RF), subkliničkom oštećenju ciljnih organa (SOM) i prisutnosti kardiovaskularnih , cerebrovaskularne i bubrežne bolesti (tablica 3). Povišene razine krvnog tlaka i FR međusobno pojačavaju utjecaj jedni na druge, što dovodi do povećanja stupnja SSR-a, koji premašuje zbroj njegovih pojedinačnih komponenti.
Tablica 3. Stratifikacija rizika u bolesnika s arterijskom hipertenzijom
Ostali faktori |
Krvni tlak (mmHg) |
||
AG 1 stupanj |
AG 2 stupnja |
AG 3 stupnja |
|
asimptomatski |
SAD 140-159 odn |
SAD 160-179 odn |
SBP ≥ 180 ili |
oštećenje organa |
|||
mete ili |
|||
pridružen |
|||
bolesti |
|||
drugi faktori |
niski rizik |
Srednji rizik |
visokog rizika |
bez rizika |
|||
1-2 faktora rizika |
Srednji rizik |
visokog rizika |
visokog rizika |
3 ili više faktora |
visokog rizika |
visokog rizika |
visokog rizika |
subklinički |
visokog rizika |
visokog rizika |
Vrlo visok rizik |
POM, CKD 3 žlice. ili |
|||
KVB, KVB, KBB≥4 |
Vrlo visoka |
Vrlo visok rizik |
Vrlo visok rizik |
Umjetnost. ili SD s POM |
|||
ili čimbenici |
|||
* KT = krvni tlak, AH = arterijska hipertenzija, CKD = kronična bubrežna bolest, DM = dijabetes melitus; DBP = dijastolički krvni tlak, SBP = sistolički krvni tlak

Kod osoba s visokom normalnom razinom krvnog tlaka u ordinaciji i povišenim vrijednostima krvnog tlaka izvan medicinske ustanove (maskirana hipertenzija), povišena razina krvnog tlaka uzima se u obzir pri izračunu CVR-a. Bolesnici s visokim kliničkim (u ordinacijskim) tlakom i normalnim izvanbolničkim tlakom ("hipertenzija bijele kute"), osobito ako nemaju dijabetes melitus (DM), POM, KVB ili kroničnu bubrežnu bolest, imaju manji rizik od pacijenata s trajnom hipertenzijom te isti pokazatelji kliničkog krvnog tlaka.
Tablica 4. Čimbenici rizika koji utječu na prognozu korišteni za stratifikaciju ukupnog kardiovaskularnog rizika
Faktori rizika
Muški spol Dob(≥55 godina kod muškaraca, ≥65 godina kod žena)
Pušačka dislipidemija(svaki od prikazanih pokazatelja metabolizma lipida je uzet u obzir)
Ukupni kolesterol >4,9 mmol/L (190 mg/dL) i/ili LDL kolesterol >3,0 mmol/L (115 mg/dL) i/ili
Kolesterol lipoproteina visoke gustoće kod muškaraca<1.0 ммоль/л (40 мг/дл), у женщин <1.2 ммоль/л (46 мг/дл)
Trigliceridi >1,7 mmol/l (150 mg/dl)
Glukoza u plazmi natašte 5,6-6,9 mmol/L (102-125 mg/dL) Poremećena tolerancija glukoze 7,8 -11,1 mmol/l Pretilost (BMI ≥30 kg/m2)
abdominalna pretilost(opseg struka: ≥102 cm za muškarce, ≥88 cm za žene) (za bijelce)
Obiteljska povijest ranih kardiovaskularnih bolesti (<55 лет у мужчин, <65 лет у женщин)
Subkliničko oštećenje ciljnog organa Pulsni tlak (u starijoj i senilnoj dobi) ≥60 mm Hg.
Elektrokardiografski znakovi LVH (Sokolov-Lyon indeks SV 1 + RV 5-6 >35
mm; Cornell rezultat (RAVL + SV3) ≥ 20 mm za žene, (RAVL + SV3 ) ≥ 28 mm za muškarce; Cornellov produkt (RAVL + SV3) mm x QRS ms > 2440 mm x ms
Ehokardiografski znakovi LVH [LVMI indeks: >115 g/m2 2 kod muškaraca,
95 g/m2 kod žena (PPT)]a*
A. V. Bilčenko
Dana 9. lipnja u okviru Kongresa Europskog društva za proučavanje arterijske hipertenzije (ESH) predstavljen je nacrt novih ESH/ESC Smjernica za liječenje arterijske hipertenzije (AH) koje će unijeti značajne promjene u pristupi liječenju bolesnika s hipertenzijom.
Definicija i klasifikacija hipertenzije
Stručnjaci ESH/ESC odlučili su ostaviti prethodne preporuke nepromijenjenima i krvni tlak (KT) ovisno o razini zabilježenoj tijekom “uredskog” mjerenja (odnosno mjerenja kod liječnika na pregledu u klinici), klasificirati na “optimalan”, “normalan”. “, „visoka normala” i 3 stupnja hipertenzije (preporučeni stupanj I, razina dokaza C). U ovom slučaju, AH se definira kao porast "uredskog" sistoličkog krvnog tlaka (SBP) ≥140 mm Hg. Umjetnost. i/ili dijastolički krvni tlak (DBP) ≥90 mm Hg. Umjetnost.
Međutim, s obzirom na važnost mjerenja krvnog tlaka "izvan ureda" i razlike u razinama krvnog tlaka u bolesnika s različitim metodama mjerenja, ESH/ESC Preporuka za liječenje hipertenzije (2018.) uključuje klasifikaciju referentnih razina krvnog tlaka za klasifikaciju hipertenzije korištenjem "kućnog" samomjerenja i ambulantnog praćenja AT (AMAD) (Tablica 1).
Uvođenjem ove klasifikacije omogućeno je dijagnosticiranje hipertenzije na temelju mjerenja krvnog tlaka izvan ordinacije, kao i različitih kliničkih oblika hipertenzije, prvenstveno „maskirane hipertenzije” i „maskirane normotenzije” (hipertenzije bijele kute).
Dijagnostika
Za postavljanje dijagnoze hipertenzije liječniku se preporuča ponovno mjerenje krvnog tlaka "u ordinaciji" prema nepromijenjenoj metodi ili procjena mjerenja krvnog tlaka "izvan ordinacije" (kućna samokontrola). mjerenje ili AMAD) ako je to organizacijski i ekonomski izvedivo. Stoga, iako se mjerenje u ordinaciji preporučuje za probir hipertenzije, mjerenje krvnog tlaka izvan ordinacije može se koristiti za postavljanje dijagnoze. Mjerenje krvnog tlaka izvan ordinacije (samomjerenje kod kuće i/ili AMAD) preporučuje se u određenim kliničkim situacijama (Tablica 2).

Osim toga, AMAD se preporučuje za procjenu razine krvnog tlaka noću i stupnja njegovog sniženja (u bolesnika s apnejom za vrijeme spavanja, šećernom bolešću (DM), kroničnom bubrežnom bolešću (CKD), endokrinim oblicima hipertenzije, poremećenom autonomnom regulacijom, itd.).
Prilikom provođenja probirnog ponovnog mjerenja „uredskog“ KT, ovisno o dobivenom rezultatu, ESH/ESC Smjernice za liječenje hipertenzije (2018.) predlažu dijagnostički algoritam koji koristi druge metode mjerenja KT (slika 1).

Neriješeno, sa stajališta ESH/ESC stručnjaka, ostaje pitanje koju metodu mjerenja krvnog tlaka primijeniti u bolesnika s trajnom fibrilacijom atrija. Također nema dokaza iz velikih komparativnih studija da bilo koja metoda mjerenja krvnog tlaka izvan ordinacije ima prednost u predviđanju velikih kardiovaskularnih događaja u usporedbi s praćenjem krvnog tlaka u ordinaciji tijekom terapije.
Procjena kardiovaskularnog rizika i njegovo smanjenje
Metodologija procjene ukupnog KV rizika nije se mijenjala i potpunije je predstavljena u ESC Smjernicama za prevenciju kardiovaskularnih bolesti (2016.). Za procjenu rizika u bolesnika s AH 1. stupnja predlaže se korištenje europske skale za procjenu rizika SCORE. Međutim, ukazuje se da prisutnost čimbenika rizika koji nisu uzeti u obzir SCORE ljestvicom može značajno utjecati na ukupni KV rizik u bolesnika s hipertenzijom.
Dodani su novi čimbenici rizika, kao što su razina mokraćne kiseline, rani početak menopauze u žena, psihosocijalni i socioekonomski čimbenici, broj otkucaja srca (HR) u mirovanju >80 otkucaja u minuti (Tablica 3).

Također, na procjenu KV rizika kod hipertenzivnih bolesnika utječu prisutnost oštećenja ciljnih organa (TOI) i dijagnosticirane KV bolesti, DM ili bubrežna bolest. U preporukama ESH/ESC (2018.) nisu napravljene značajne promjene u odnosu na otkrivanje POM-a u bolesnika s hipertenzijom.
Kao i do sada, u ponudi su osnovne pretrage: elektrokardiografska (EKG) studija u 12 standardnih odvoda, određivanje omjera albumin/kreatinin u urinu, izračun brzine glomerularne filtracije prema razini kreatinina u plazmi, fundoskopija i niz dodatnih metode za detaljniju detekciju POM-a, posebice ehokardiografija za procjenu hipertrofije lijeve klijetke (LVH), ultrazvuk za procjenu debljine karotidnog kompleksa intima-medija i dr.
Imajte na umu izuzetno nisku osjetljivost EKG metode za otkrivanje LVH. Dakle, kada se koristi Sokolov–Lyon indeks, osjetljivost je samo 11%. To znači veliki broj lažno negativnih rezultata u detekciji LVH, ako se uz negativan EKG nalaz ne napravi ehokardiografija s izračunom indeksa mase miokarda.
Predložena je klasifikacija stadija AH, uzimajući u obzir razinu krvnog tlaka, prisutnost POM-a, popratne bolesti i ukupni KV rizik (Tablica 4).

Ova klasifikacija omogućuje procjenu bolesnika ne samo prema razini krvnog tlaka, već prvenstveno prema njegovom ukupnom KV riziku.
Ističe se da u bolesnika s umjerenim i višim stupnjem rizika nije dovoljno samo sniziti krvni tlak. Obvezno im je imenovanje statina, koji uz postignutu kontrolu krvnog tlaka dodatno smanjuju rizik od infarkta miokarda za trećinu i rizik od moždanog udara za četvrtinu. Također se napominje da je slična korist postignuta primjenom statina u bolesnika s nižim rizikom. Ove preporuke značajno proširuju indikacije za primjenu statina u bolesnika s hipertenzijom.
Nasuprot tome, indikacije za primjenu antitrombocitnih lijekova (prvenstveno niske doze acetilsalicilne kiseline) ograničene su na sekundarnu prevenciju. Njihova primjena preporuča se samo bolesnicima s dijagnosticiranom KV bolešću i ne preporučuje se hipertoničarima bez KV bolesti, bez obzira na ukupni rizik.
Početak terapije
Pristupi započinjanju terapije u bolesnika s hipertenzijom doživjeli su značajne promjene. Prisutnost vrlo visokog kardiovaskularnog rizika u bolesnika zahtijeva hitan početak farmakoterapije čak i kod visokog normalnog krvnog tlaka (slika 2).
Uvođenje farmakoterapije preporuča se i kod starijih bolesnika iznad 65 godina, ali ne starijih od 90 godina, ali se ne preporučuje ukidanje farmakoterapije antihipertenzivima nakon navršenih 90 godina života, ako je dobro podnose.

Ciljani BP
O promjeni ciljnih vrijednosti krvnog tlaka aktivno se raspravljalo u posljednjih 5 godina, a zapravo je pokrenuto tijekom pripreme Preporuka Zajedničkog odbora SAD-a o prevenciji, dijagnostici i liječenju visokog krvnog tlaka (JNC 8), koje su objavljene 2014. Stručnjaci koji su pripremili JNC 8 Smjernice zaključili su da su opservacijske studije pokazale povećanje kardiovaskularnog rizika već pri razinama SBP-a ≥115 mmHg. Art., I u randomiziranim ispitivanjima koja su koristila antihipertenzivne lijekove, zapravo su dokazane samo prednosti snižavanja SBP-a na vrijednosti ≤150 mm Hg. Umjetnost. .
Kako bi se riješio ovaj problem, pokrenuta je studija SPRINT, u kojoj je randomizirano 9361 visokorizičnih KV pacijenata sa SBP ≥130 mm Hg. Umjetnost. bez SD-a. Bolesnici su podijeljeni u dvije skupine, od kojih je jednoj SKT smanjen na vrijednosti<120 мм рт. ст. (интенсивная терапия), а во второй – <140 мм рт. ст. (стандартная терапия).
Kao rezultat toga, broj velikih kardiovaskularnih događaja bio je 25% manji u skupini na intenzivnoj njezi. Rezultati studije SPRINT postali su baza dokaza za ažurirane američke preporuke objavljene 2017., koje postavljaju ciljane razine za smanjenje SBP-a<130 мм рт. ст. для всех больных АГ с установленным СС заболеванием или расчетным риском СС событий >10% u sljedećih 10 godina.
Stručnjaci ESH/ESC naglašavaju da je u studiji SPRINT mjerenje krvnog tlaka provedeno metodom koja se razlikuje od tradicionalnih metoda mjerenja, a to je: mjerenje je obavljeno na dogovoru u klinici, ali je sam pacijent mjerio krvni tlak pomoću automatski uređaj.
Ovom metodom mjerenja razina krvnog tlaka niža je nego kod "uredskog" mjerenja krvnog tlaka od strane liječnika za otprilike 5-15 mm Hg. čl., što treba uzeti u obzir pri interpretaciji podataka SPRINT studije. Zapravo, razina krvnog tlaka postignuta u skupini intenzivne njege u studiji SPRINT približno odgovara razini SBP-a od 130-140 mmHg. Umjetnost. uz "uredsko" mjerenje krvnog tlaka kod liječnika.
Osim toga, autori ESH/ESC smjernica za liječenje hipertenzije (2018.) citiraju veliku kvalitativno provedenu meta-analizu koja pokazuje značajnu korist od smanjenja SKP-a za 10 mmHg. Umjetnost. s početnim SBP 130-139 mm Hg. Umjetnost. (Tablica 5).

Slični rezultati dobiveni su u drugoj meta-analizi, koja je, osim toga, pokazala značajnu korist od snižavanja DBP-a.<80 мм рт. ст. .
Na temelju ovih studija, ESH/ESC smjernice za liječenje hipertenzije (2018.) postavljaju ciljnu razinu sniženja SBP-a za sve hipertenzivne bolesnike.<140 мм рт. ст., что несколько отличает на первый взгляд новые европейские рекомендации от рекомендаций, принятых в 2017 году в США , которые определили для всех больных АГ целевой уровень САД <130 мм рт. ст.
No, daljnji europski stručnjaci predlažu algoritam za postizanje ciljnih razina krvnog tlaka prema kojemu, ako se dosegne razina SBP-a,<140 мм рт. ст. и хорошей переносимости терапии следует снизить уровень САД <130 мм рт. ст. (табл. 6). Таким образом, этот алгоритм фактически устанавливает целевой уровень САД <130 мм рт. ст., однако разбивает на два этапа процесс его достижения.

Osim toga, postavljena je i ciljna razina DBP-a.<80 мм рт. ст. независимо от СС риска и сопутствующей патологии. Следует помнить, что чрезмерное снижение уровня ДАД (критическим является уровень ДАД <60 мм рт. ст.) приводит к увеличению риска СС катастроф, что подтвердилось также и в исследовании SPRINT, и необходимо его избегать. Рекомендации ESH/ESC по лечению АГ (2018) устанавливают также целевые уровни САД для отдельных категорий больных АГ (табл. 7).

Podjela bolesnika u skupine unosi neka pojašnjenja u ciljane razine SBP-a. Stoga se u bolesnika u dobi od 65 godina i starijih preporučuje postići ciljane razine SBP od 130 do<140 мм рт. ст., а у больных до 65 лет рекомендуется более жесткий контроль АД и достижение целевого САД от 120 до <130 мм рт. ст.
Također se preporučuje stroga kontrola kako bi se postigao ciljani sistolički krvni tlak.<130 мм рт. ст. у больных с сопутствующим СД или ишемической болезнью сердца. Достижение целевого уровня САД от 120 до <130 мм рт. ст. также рекомендовано больным после перенесенного инсульта или транзиторной ишемической атаки, однако класс рекомендации более низкий, как и уровень доказательств.
U bolesnika s CKD preporučuje se manje stroga kontrola krvnog tlaka kako bi se postigao ciljani SBP od 130 do<140 мм рт. ст. Таким образом, для большинства больных АГ рекомендован целевой уровень САД <130 мм рт. ст. при офисном измерении АД за исключением пациентов от 65 лет и старше и больных с сопутствующей ХБП, что фактически максимально приближает новые Рекомендации ESH/ESC по лечению АГ (2018) к опубликованным в 2017 году американским рекомендациям .
Postizanje kontrole krvnog tlaka u bolesnika ostaje izazov. U većini slučajeva u Europi krvni je tlak kontroliran u manje od 50% bolesnika. S obzirom na nove ciljne razine krvnog tlaka, neučinkovitost monoterapije u većini slučajeva i smanjenje privrženosti bolesnika liječenju proporcionalno broju uzetih tableta, predložen je sljedeći algoritam za postizanje kontrole krvnog tlaka (slika 3).

- Hipertenzija se može dijagnosticirati na temelju ne samo "uredskog", već i "izvan uredskog" mjerenja krvnog tlaka.
- Početak farmakoterapije pri visokom normalnom KT u bolesnika s vrlo visokim KV rizikom, kao i kod bolesnika s hipertenzijom 1. stupnja i niskim KV rizikom, ako promjene načina života ne dovode do kontrole KT. Započnite farmakoterapiju kod starijih bolesnika ako je dobro podnose.
- Postavljanje ciljane razine SBP-a<130 мм рт. ст. у большинства больных, достигаемого в два этапа, после снижения САД <140 мм рт. ст. и хорошей переносимости терапии.
- Novi algoritam za postizanje kontrole krvnog tlaka u bolesnika.
Književnost
- Williams, Mancia, et al. 2018 ESH/ESC Smjernice za liječenje arterijske hipertenzije. European Heart Journal. 2018, tisak.
- Piepoli M. F., HoesA. W., AgewallS., AlbusC., BrotonsC., CatapanoA. L., CooneyM. T., CorraU., CosynsB., DeatonC., GrahamI., HallM. S., HobbsF. D.R. , Lochen M. L., LollgenH., Marques-Vidal P., PerkJ., PrescottE., RedonJ., RichterD. J., SattarN., SmuldersY., TiberiM., van der WorpH. B., van DisI., VerschurenW. M.M., BinnoS. ESC Skupina za znanstvene dokumente. Europske smjernice za prevenciju kardiovaskularnih bolesti u kliničkoj praksi iz 2016.: Šesta zajednička radna skupina Europskog kardiološkog društva i drugih društava za prevenciju kardiovaskularnih bolesti u kliničkoj praksi (sastavljena od predstavnika 10 društava i pozvanih stručnjaka). Razvijen uz poseban doprinos Europske udruge za kardiovaskularnu prevenciju i rehabilitaciju (EACPR). European Heart Journal. 2016. 1. kolovoza; 37 (29): 2315-2381.
- Izvješće članova panela imenovanih u Osmo zajedničko nacionalno povjerenstvo (JNC 8) JAMA iz 2014. Smjernice utemeljene na dokazima za upravljanje visokim krvnim tlakom u odraslih. 2014.; 311 (5): 507-520.
- Istraživačka grupa SPRINT. N.Engl. J.Med. 2015.; 373:2103-2116.
- Whelton P. K., CareyR. M., AronowW. S., CaseyD. E.Jr., Collins K. J., Dennison HimmelfarbC., DePalma S.M., GiddingS., JamersonK. A., JonesD. W., MacLaughlin E.J., MuntnerP., OvbiageleB., SmithS. C.Jr., SpencerC. C., StaffordR. S., TalerS. J., ThomasR. J., Williams K. A.Sr., Williamson J. D., Wright J. T.Jr. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Smjernice za prevenciju, otkrivanje, procjenu i upravljanje visokim krvnim tlakom u odraslih: Izvješće Američkog koledža za kardiologiju/American Radna skupina Heart Association za smjernice kliničke prakse. hipertenzija. lipnja 2018.;
71(6): e13-e115. - EttehadD., EmdinC. A., KiranA., AndersonS. G., CallenderT., EmbersonJ., ChalmersJ., RodgersA., RahimiK. Snižavanje krvnog tlaka za prevenciju kardiovaskularnih bolesti i smrti: sustavni pregled i meta-analiza. Lanceta. 2016. 5. ožujka; 387 (10022): 957-967.
- ThomopoulosC., ParatiG., ZanchettiA. Učinci snižavanja krvnog tlaka na incidenciju ishoda kod hipertenzije: 7. Učinci više vs. manje intenzivno snižavanje krvnog tlaka i različite postignute razine krvnog tlaka – ažurirani pregled i meta-analize randomiziranih ispitivanja. J.Hypertens. 2016. tra; 34(4):613-22






